Leefstijl en risicofactoren voor hart- en vaatziekten in bevolkingsgroepen met verschillende migratieachtergrond
M.B. Snijder1, I. G.M. van Valkengoed1, M. Nicolaou1, A.E. Kunst1, R.J.H. Peters2, A. Loyen3, K. Stronks1
1 Afdeling Sociale Geneeskunde, Academisch Medisch Centrum, Amsterdam
2 Afdeling Cardiologie, Academisch Medisch Centrum, Amsterdam
3 Afdeling Epidemiologie en Biostatistiek, VU Medisch Centrum, Amsterdam
Dit hoofstuk verscheen in: Buddeke J, Van Dis I, Visseren FLJ, Vaartjes I, Bots ML. Hart- en vaatziekten in Nederland 2017, cijfers over leefstijl, risicofactoren, ziekte en sterfte. Den Haag: Hartstichting, 2017.
Korte samenvatting
Mensen van Surinaamse, Marokkaanse, Turkse en Ghanese afkomst hebben over het algemeen een ongunstiger risicoprofiel voor hart- en vaatziekten ten opzichte van mensen van Nederlandse afkomst. Enkele duidelijke uitzonderingen hierop zijn hypercholesterolemie, alcoholgebruik, en te veel verzadigd vetinname. Dit zijn risicofactoren die in die groepen juist minder voorkomen.
Enkele opvallende verschillen:
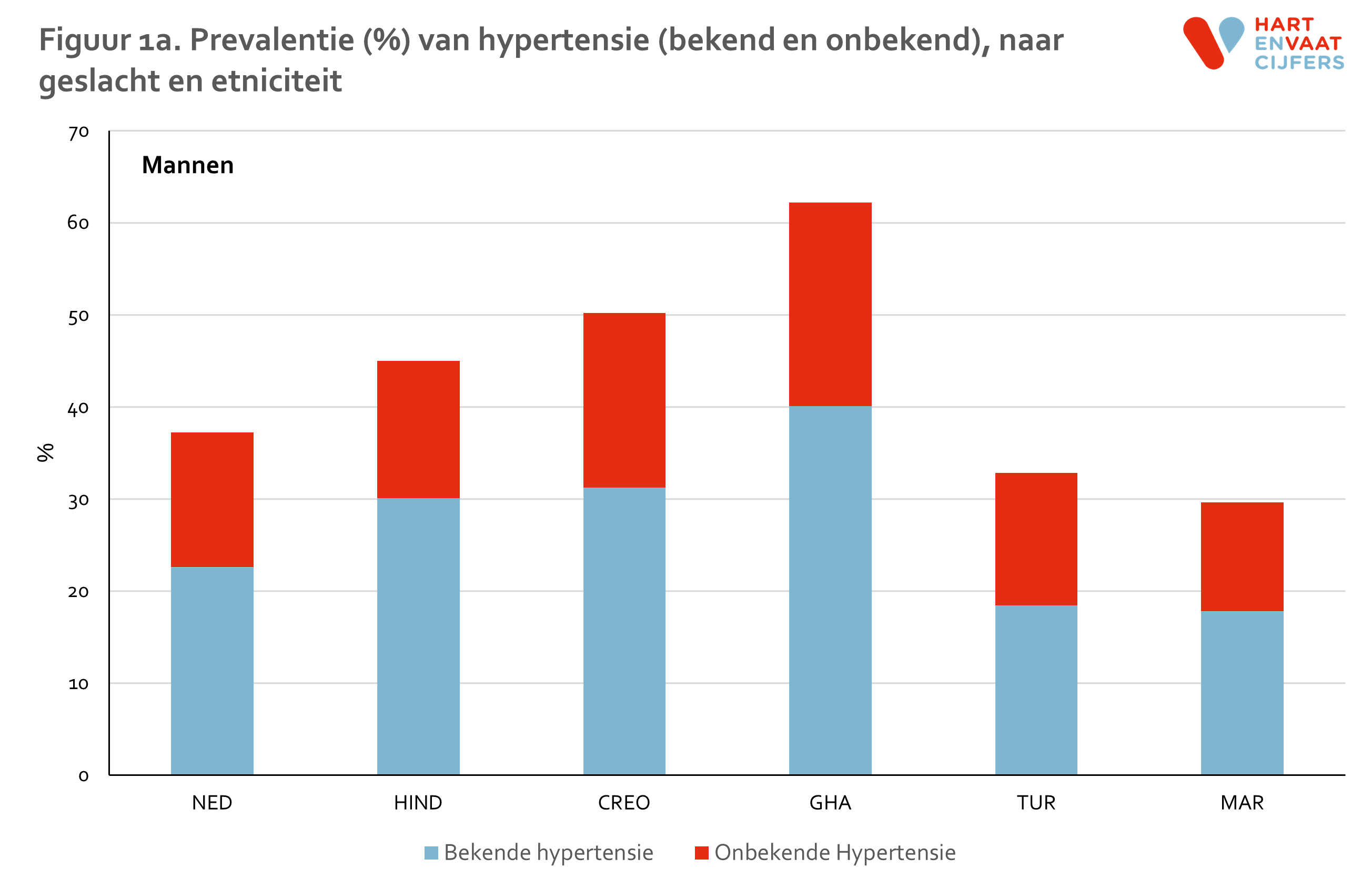
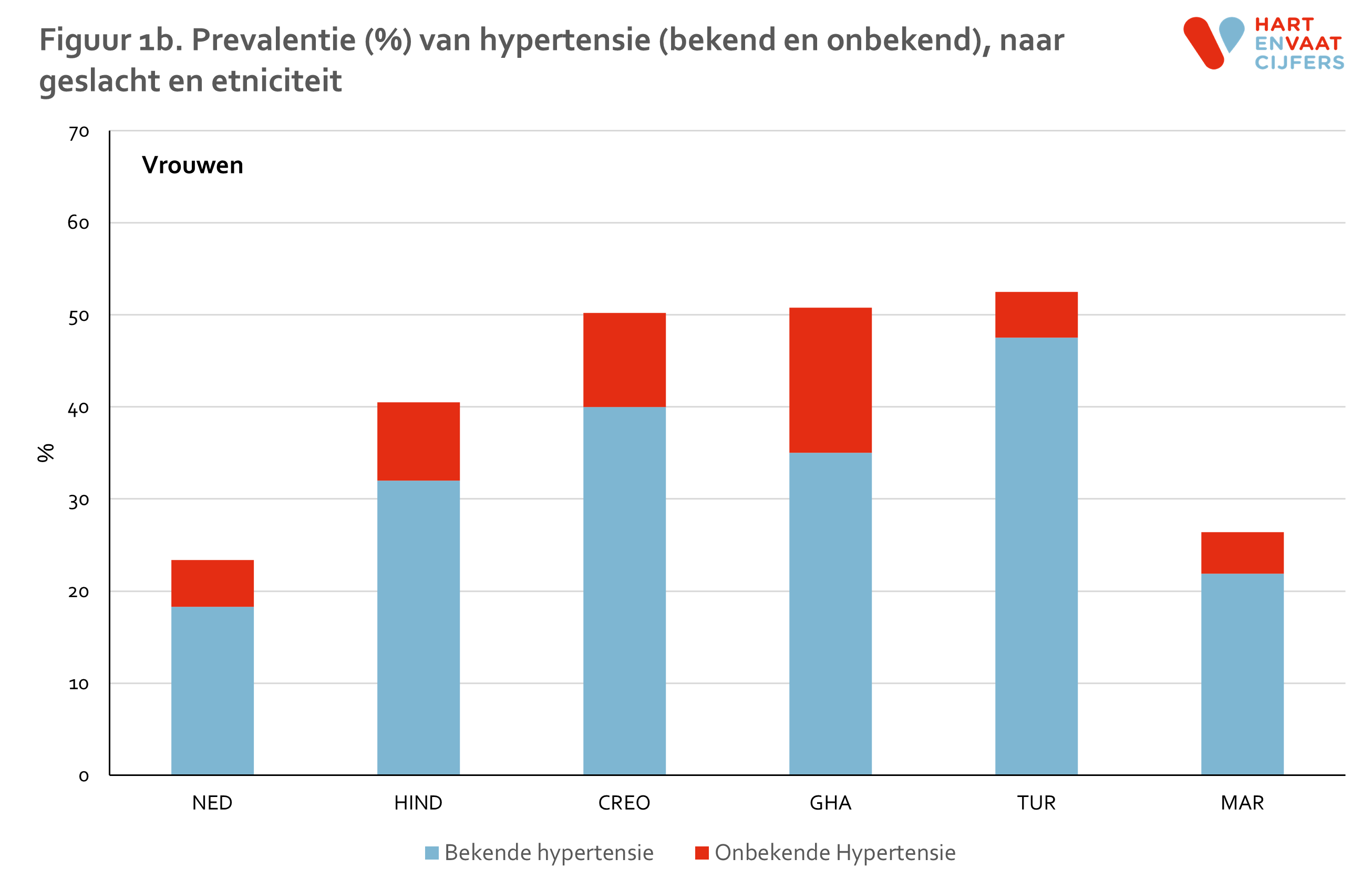
- De prevalentie van hypertensie varieert tussen bevolkingsgroepen van 25% tot ruim 60%, waarbij de prevalentie in Nederlanders het laagst is en die onder de bevolkingsgroepen van Afrikaanse afkomst (Creoolse Surinamers en Ghanezen) het hoogst.
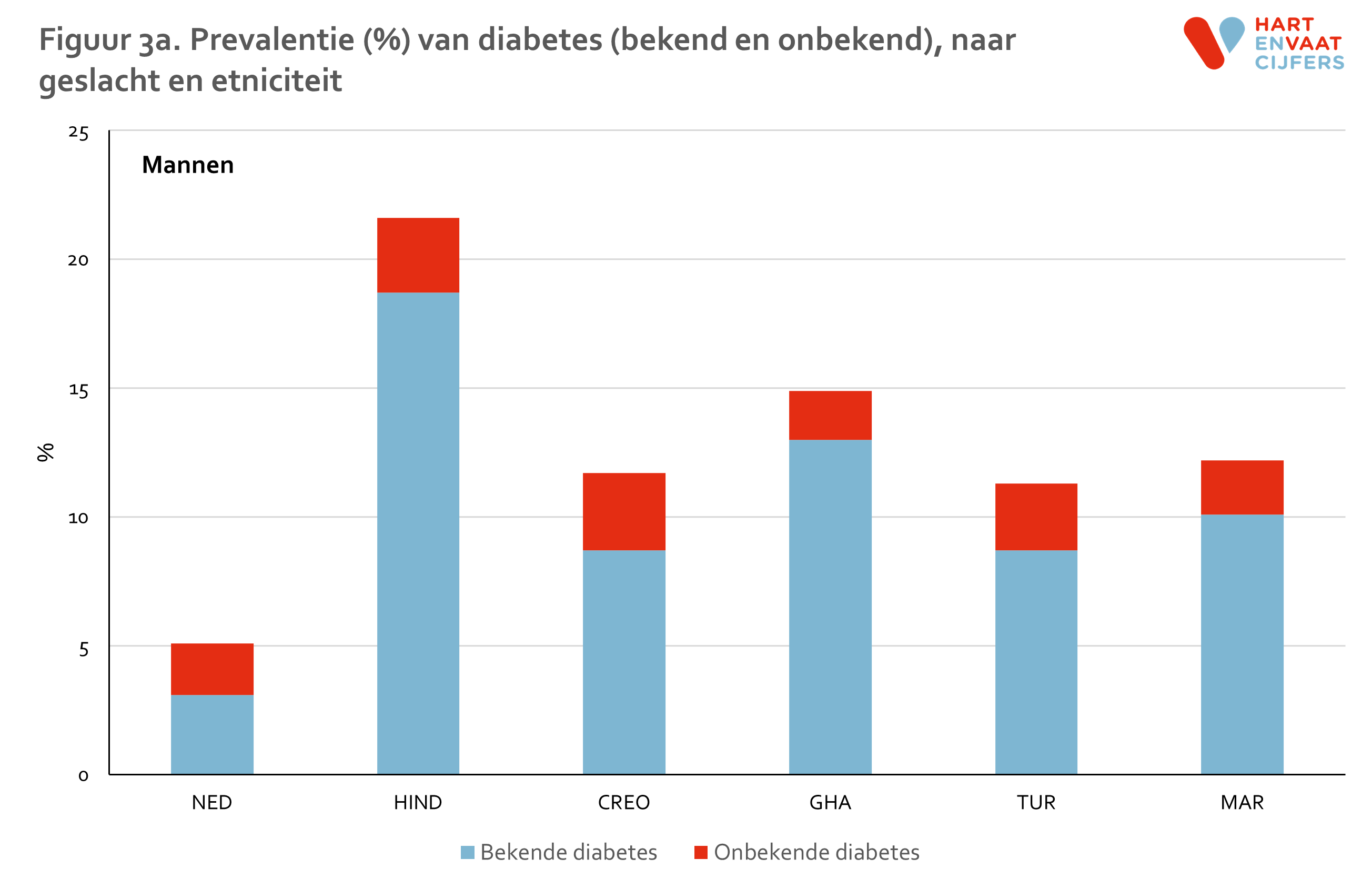
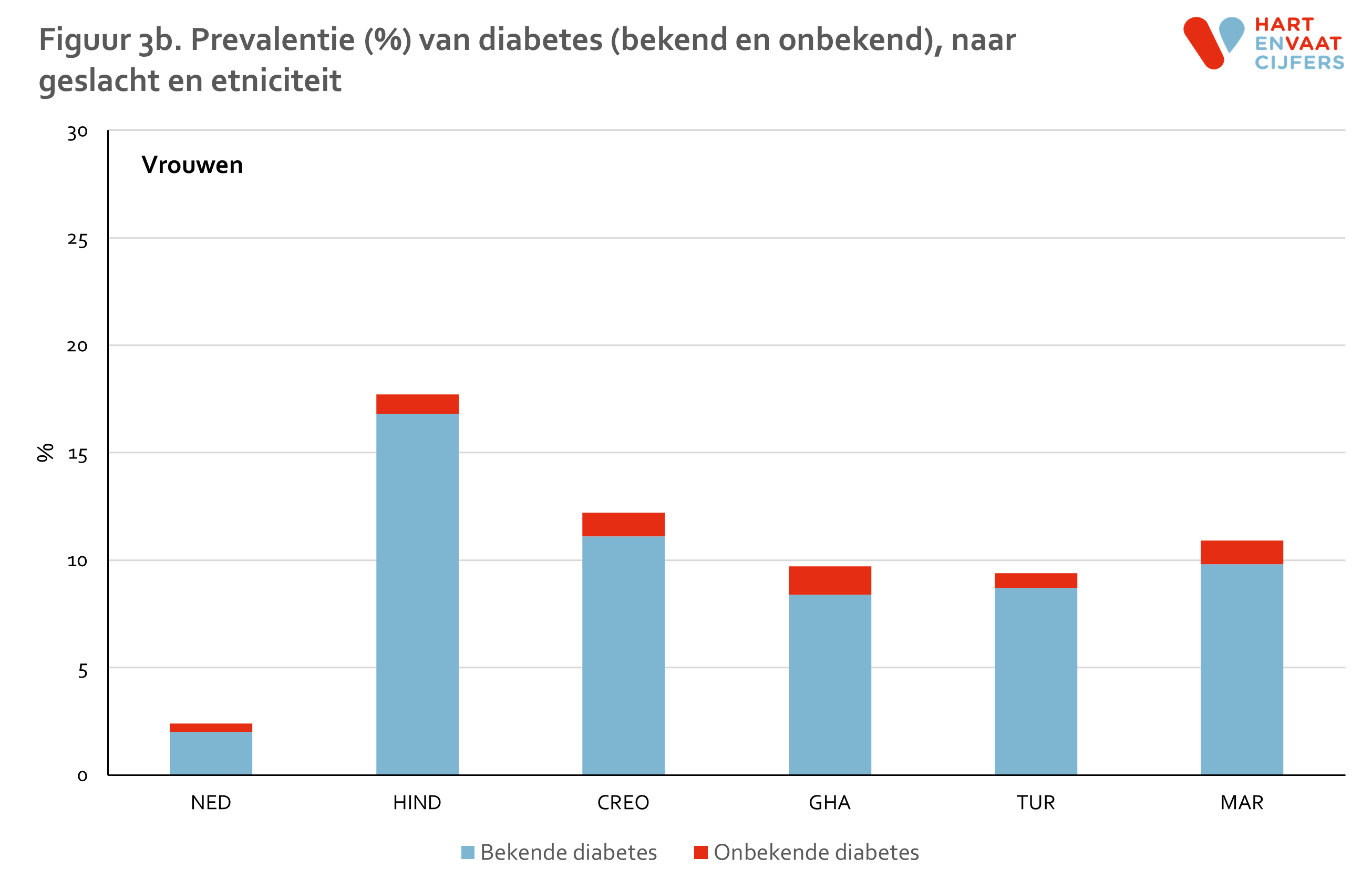
- De prevalentie van diabetes varieert tussen bevolkingsgroepen van 3% tot ruim 20%, waarbij de prevalentie onder Nederlanders het laagst is en onder Hindoestaanse Surinamers het hoogst.
- Hypercholesterolemie komt het meest voor in Hindoestaanse Surinamers en Nederlanders (55-65%) en het minst in Marokkanen (35-40%).
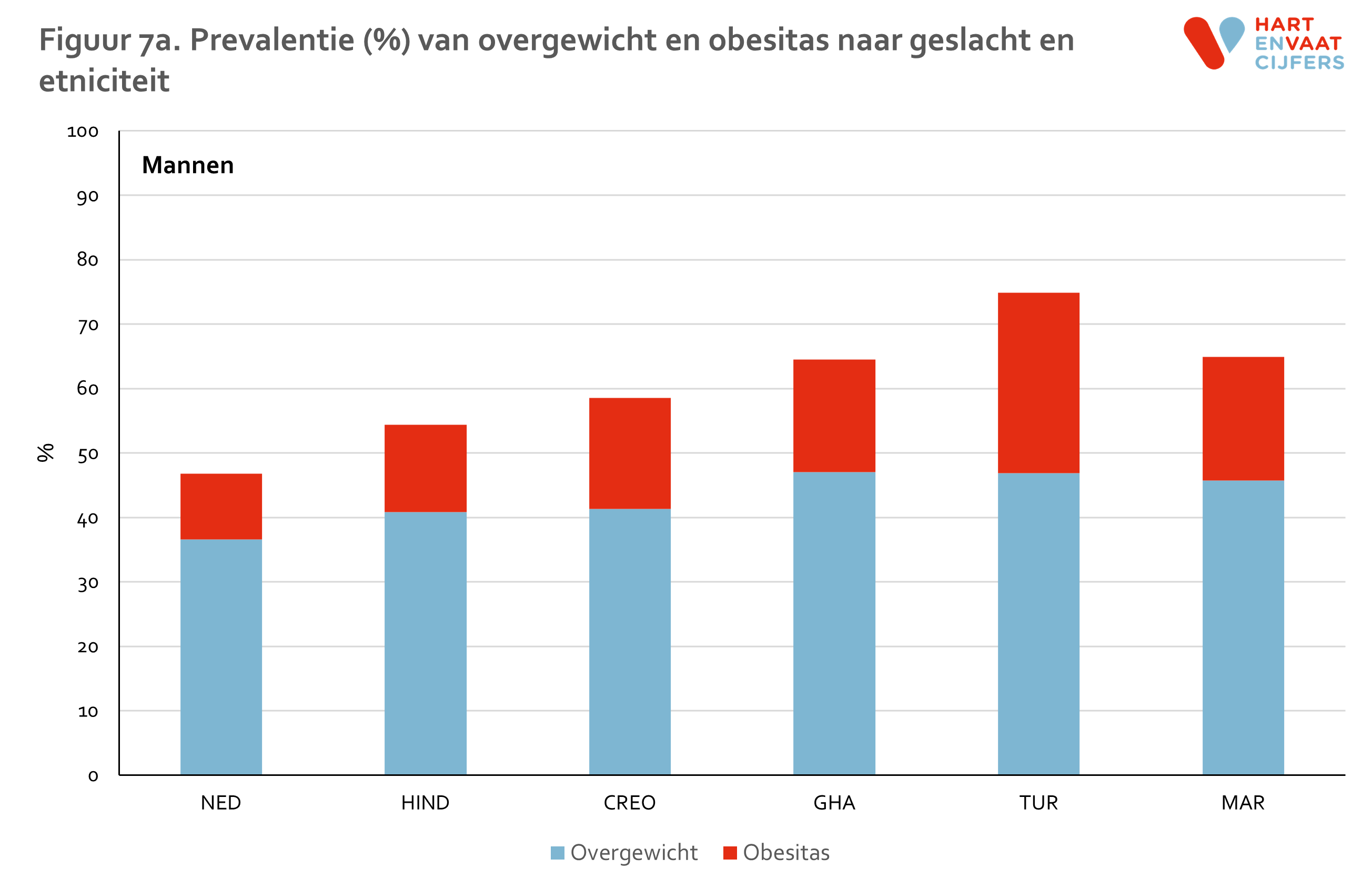
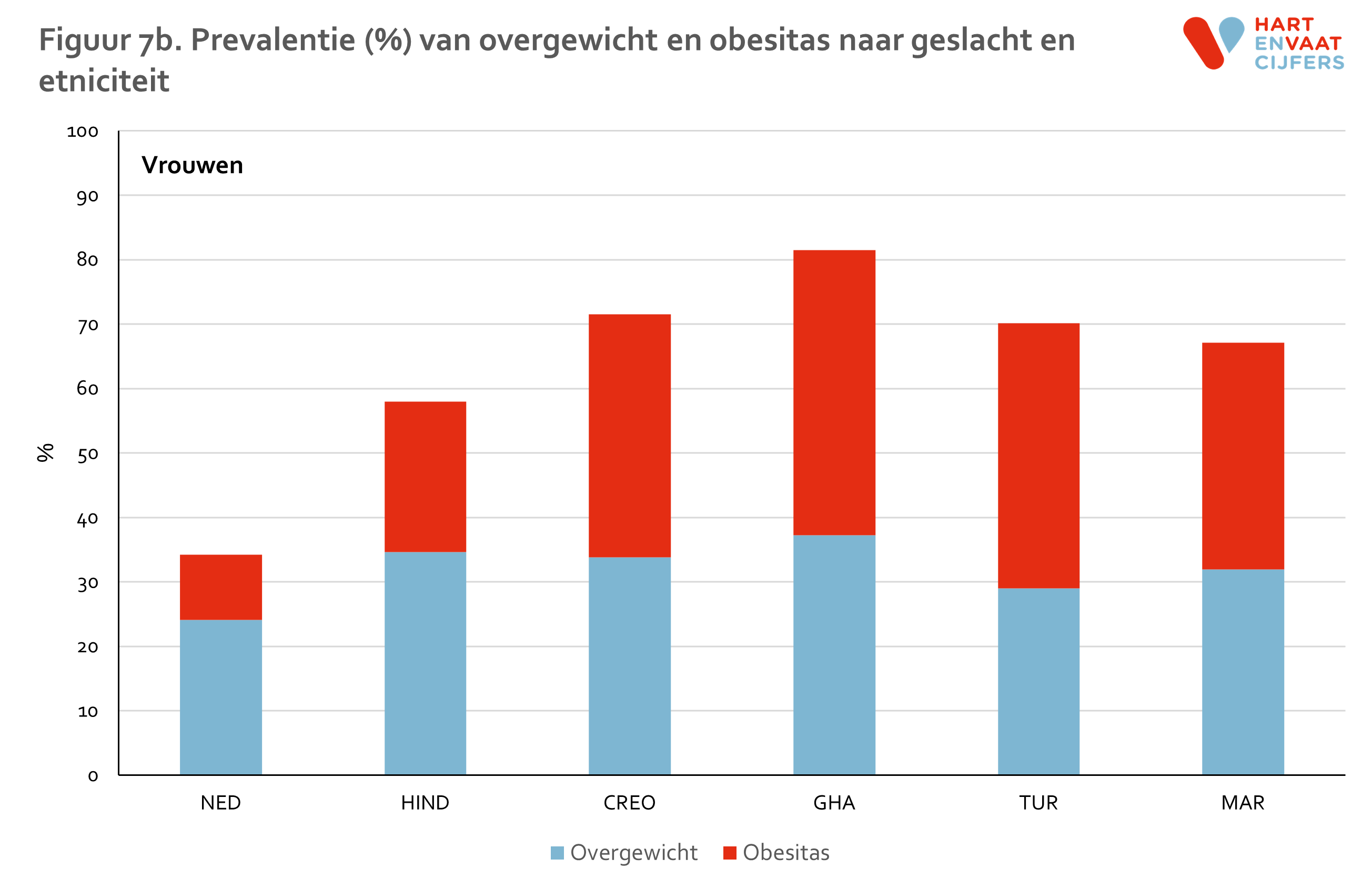
- De prevalentie van overgewicht en obesitas samen is 34-45% in Nederlanders, terwijl deze in de bevolkingsgroepen met een migratieachtergrond hoger is en varieert van 55% in Hindoestaanse mannen tot ruim 80% in Ghanese vrouwen.
- Het voedingspatroon van 20% van de Nederlanders voldoet aan de norm voor verzadigd vet inname, terwijl dit in de groepen met een migratieachtergrond varieert van 25% in Turken tot 60% in de Hindoestaanse Surinamers.
- Surinaamse en Turkse mannen roken vaker (40%) dan Nederlandse mannen (25%) terwijl Ghanese mannen het minst roken (8%). Ghanese en Marokkaanse vrouwen roken minder (<5%) dan Nederlandse en Surinaamse vrouwen (rond 20%), terwijl Turkse vrouwen meer roken (30%).
- In de Nederlandse bevolking drinkt bijna iedereen (wel eens) alcohol, maar onder de groepen met een migratieachtergrond is dit een minderheid (maximaal 35%).
- De prevalentie van kort slapen is onder de bevolkingsgroepen met een migratieachtergrond veel hoger (25% tot ruim 55%) dan onder Nederlanders (15%).
Inleiding
Hart- en vaatziekten leveren een belangrijke bijdrage aan de totale ziektelast in Nederland. De verwachting is dat deze ziektelast de komende 20 jaar explosief zal toenemen.1 Dit geldt in versterkte mate voor bevolkingsgroepen die oorspronkelijk uit andere landen, zoals Suriname of Turkije, komen. Deze stijging wordt in de van oorsprong Nederlandse bevolking vooral veroorzaakt door de vergrijzing van de populatie. In de bevolkingsgroepen met een migratieachtergrond vormt ook de hoge prevalentie van cardiovasculaire risicofactoren een oorzaak van deze stijging. Zo hebben eerdere Nederlandse studies laten zien dat hypertensie en diabetes vaker voorkomen onder mensen met een Surinaamse achtergrond.2-4 Het CBS voorspelt dat het aantal mensen met een migratieachtergrond in Nederland enorm zal toenemen5, waardoor de impact van het ongunstig risicoprofiel van deze bevolkingsgroepen op de totale ziektelast zal toenemen.
Het doel van dit hoofdstuk is om een overzicht te geven van de meest recente kennis over het voorkomen van ongunstige leefstijl- en andere cardiovasculaire risicofactoren in de verschillende migrantengroepen ten opzichte van de Nederlanders van autochtone herkomst. Deze kennis is verkregen uit de recent uitgevoerde HELIUS studie. Dit hoofdstuk is hiermee een update van de in 2007 gepresenteerde gegevens over risicofactoren voor hart- en vaatziekten onder verschillende migrantengroepen.4 Tegelijkertijd is het een uitbreiding, omdat er inmiddels over meer etnische groepen gegevens beschikbaar zijn, en de grotere aantallen een beter onderscheid naar subgroepen, bijvoorbeeld leeftijd, mogelijk maken.
Het HELIUS onderzoek
De HELIUS (Healthy Life in an Urban Setting) studie is een grootschalig gezondheidsonderzoek uitgevoerd in Amsterdam.6 In de periode 2011-2015 zijn er bijna 25.000 deelnemers van 18-70 jaar met een Nederlandse, Surinaamse, Marokkaanse, Turkse en Ghanese afkomst onderzocht. Deelnemers hebben een vragenlijst ingevuld over onder andere leefstijl, ziektegeschiedenis, zorggebruik en migratiegeschiedenis. Daarnaast hebben deelnemers een lichamelijk onderzoek ondergaan waarbij onder andere lengte, gewicht, bloeddruk, en nuchter lipidenprofiel en glucose zijn gemeten.6,7
Deelnemers voor de HELIUS studie zijn geworven op basis van een steekproef uit het bevolkingsregister van Amsterdam, gestratificeerd voor land van herkomst.8 Een persoon wordt in HELIUS (vergelijkbaar met definitie CBS) beschouwd als iemand van bijvoorbeeld Turkse afkomst, a) indien hij of zij is geboren in Turkije en minstens één van beide ouders ook in Turkije is geboren (eerste generatie migrant), of b) indien hij of zij geboren is in Nederlands maar beide ouders in Turkije zijn geboren (tweede generatie migrant). Een vergelijkbare definitie geldt voor de Marokkaanse, Surinaamse en Ghanese afkomst. Een deelnemer van Nederlandse afkomst is iemand die geboren is in Nederland en waarvan allebei de ouders ook in Nederland zijn geboren. Binnen de Surinaamse populatie wordt onderscheid gemaakt tussen subgroepen, onder andere de Creoolse en Hindoestaanse Surinamers . Binnen HELIUS is dit onderscheid vastgesteld op basis van zelfidentificatie (vragenlijst). Als we in dit hoofdstuk refereren aan ‘Nederlanders’, dat we dan bedoelen mensen met een Nederlandse herkomst, en bij ‘Turken’ we verwijzen naar Nederlanders met een Turkse herkomst.
In tabel 1 staat de HELIUS populatie beschreven. Zoals verwacht zien we een grote variatie in leeftijd en opleidingsniveau tussen en binnen de verschillende bevolkingsgroepen. We zien dat de gemiddelde leeftijd van de Turken en Marokkanen zo’n 5 jaar jonger is dan de andere bevolkingsgroepen, wat overeenkomt met de daadwerkelijke leeftijdsverdeling van deze populaties in Amsterdam. Non-respons analyses lieten geen verschillen zien in sociaaleconomische kenmerken tussen personen die mee hebben gedaan met het onderzoek ten opzichte van mensen die niet mee deden.7
We beschrijven het voorkomen van verschillende leefstijl- en risicofactoren onder de verschillende bevolkingsgroepen. We gebruiken hierbij steeds dezelfde referentiewaarde voor de verschillende groepen. In sommige gevallen zijn etniciteit-specifieke waarden mogelijk beter. De WHO geeft bijvoorbeeld aan dat het lijkt alsof het BMI-afkappunt voor overgewicht lager moet zijn in Aziatische bevolkingsgroepen. Echter, waar het afkappunt dan moet liggen is niet helder en varieert van 22 tot 25 kg/m2 tussen verschillende Aziatische groepen.9 Meer longitudinaal onderzoek is nodig om duidelijkheid te krijgen over etniciteit-specifieke referentiewaarden. Omdat het doel is de HELIUS deelnemers te volgen over de tijd zal het ontwikkelen van etniciteit-specifieke referentiewaarden mogelijk in de toekomst één van de opbrengsten van HELIUS zijn.
| Afkomst | Nederlands | Hindoestaans- Surinaams | Creools- Surinaams | Ghanees | Turks | Marokkaans |
|---|---|---|---|---|---|---|
| N=4.671 | N=3.369 | N=4.458 | N=2.735 | N=4.200 | N=4.502 | |
| Leeftijd (jaren) | 46,1 ± 14,1 | 45,1 ± 13,5 | 47,6 ± 12,8 | 44,0 ± 11,7 | 39,9 ± 12,5 | 39,7 ± 13,1 |
| Leeftijdsgroepen (%) | ||||||
| 18-29 jaar | 18,9 | 19,6 | 13,7 | 15,4 | 27,1 | 29,5 |
| 30-39 jaar | 17,6 | 14,8 | 13,5 | 17,4 | 22 | 23,5 |
| 40-49 jaar | 20,5 | 25,8 | 24,1 | 33,6 | 28,9 | 23,3 |
| 50-59 jaar | 23,8 | 26,8 | 33,8 | 29,7 | 17,6 | 17,4 |
| 60-70 jaar | 19,1 | 12,9 | 14,8 | 3,9 | 4,4 | 6,4 |
| Geslacht (%) | ||||||
| vrouw | 54,1 | 53,7 | 59,5 | 61,1 | 54,3 | 61,9 |
| Migratie generatie (%) | ||||||
| 1st generatie | - | 75,5 | 82,8 | 94,4 | 68,7 | 66,6 |
| Opleidingsniveau# (%) | ||||||
| Laag | 3,3 | 14,1 | 5,7 | 28 | 31,1 | 30,4 |
| Middel-laag | 14,3 | 33,4 | 36,2 | 40 | 25 | 18,2 |
| Middel-hoog | 22,1 | 29,9 | 35,8 | 25,8 | 29,1 | 34,2 |
| Hoog | 60,3 | 22,5 | 22,3 | 6,2 | 14,5 | 17,2 |
Gegevens worden weergegeven als gemiddelde ± standaard deviatie, of %
Deelnemers met een Javaans-Surinaamse (n=250), onbekend/anders-Surinaamse (n=553), of onbekende/andere (n=51) afkomst zijn wegens kleine aantallen geëxcludeerd van deze tabel.
#Laag=Geen onderwijs of alleen lager onderwijs; Middel-laag=lager voortgezet onderwijs of lager beroepsonderwijs; Middel-hoog=middelbaar beroepsonderwijs of middelbaar/hoger voortgezet onderwijs; Hoog=Hoger beroepsonderwijs of universiteit.
Leefstijl- en risicofactoren voor hart- en vaatziekten in verschillende bevolkingsgroepen
Hypertensie
Hypertensie is gedefinieerd aan de hand van gemeten* systolische bloeddruk groter of gelijk aan 140 mmHg en/of een diastolische bloeddruk groter of gelijk aan 90 mmHg en/of gebruik van bloeddruk verlagende medicatie.
[*het gemiddelde van twee metingen na minimaal 5 minuten rust]
Er zijn grote verschillen in de prevalentie van hypertensie tussen bevolkingsgroepen; de totale prevalentie loopt uiteen van 25% tot ruim 60% (figuur 1ab). Deze verschillen in hypertensie reflecteren de grote verschillen in incidentie van hypertensie, zoals de beschreven 2-3 keer hogere incidentie van personen van Hindoestaans-Surinaamse of Creools-Surinaamse achtergrond versus Nederlandse achtergrond.10 Als er rekening wordt gehouden met verschillen in leeftijd tussen de groepen (Marokkanen en Turken zijn wat jonger), dan hebben alle groepen met een migratieachtergrond een hogere prevalentie van hypertensie dan Nederlanders, behalve Marokkaanse mannen (figuur 2). Deze verschillen in hypertensie tussen de bevolkingsgroepen blijven ook bestaan na correctie voor opleiding (als maat voor sociaaleconomische status), behalve onder Turkse mannen.
Bij een aanzienlijk deel van de mensen met hypertensie was de hypertensie nog niet bekend (figuur 1ab). De absolute prevalentie van onbekende hypertensie varieerde van 12 tot 22% bij de mannen; bij vrouwen was deze iets lager (5 tot 16%). Relatief gezien waren de migrantengroepen vaker bekend met hun hypertensie dan mensen met een Nederlandse herkomst.11
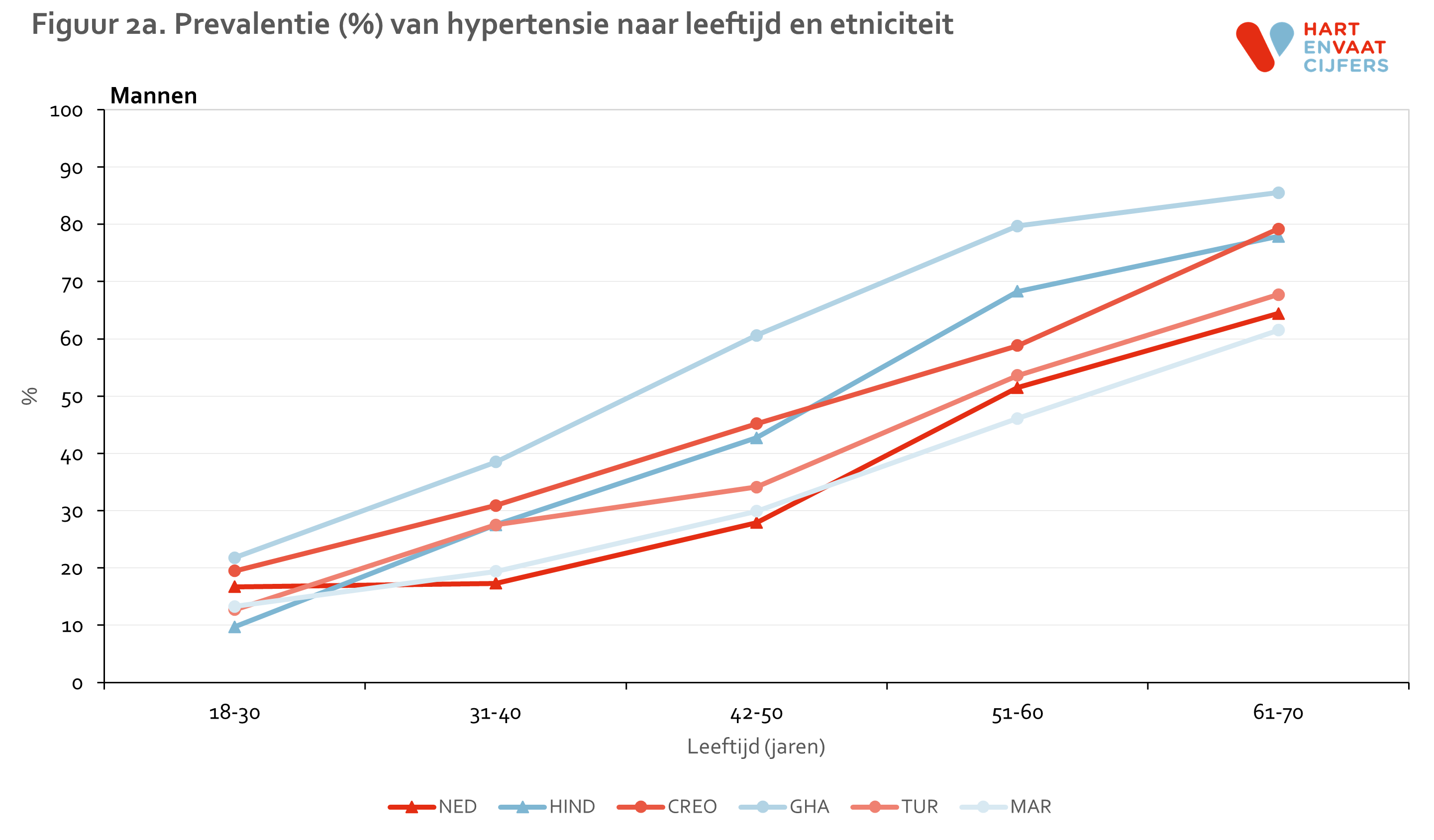
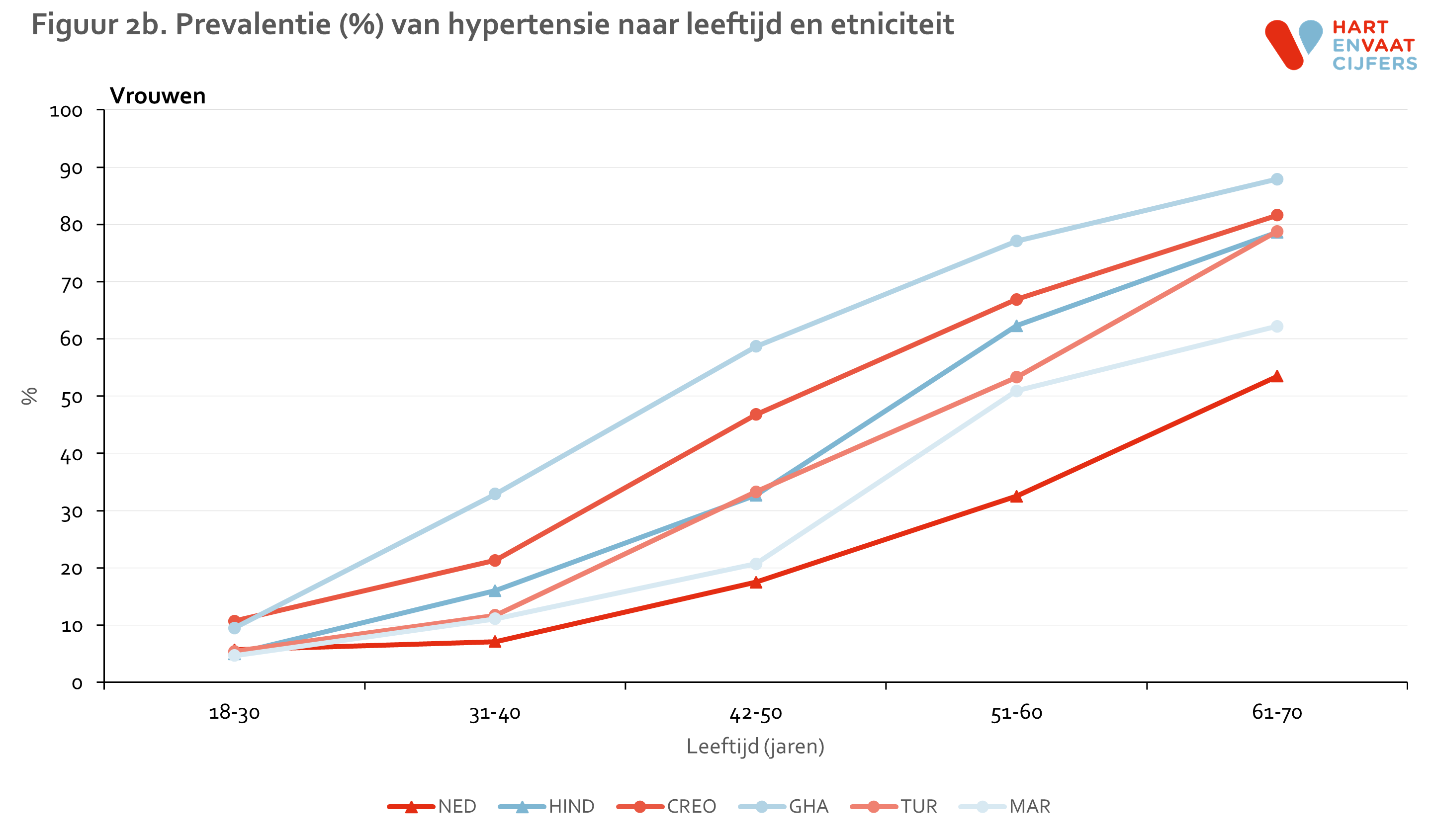
In alle groepen neemt het voorkomen van hypertensie sterk toe met de leeftijd (figuur 2). De hogere prevalentie van hypertensie onder de migrantengroepen ten opzichte van de Nederlanders is al op een jonge leeftijd (31-40 jaar) zichtbaar. Bij de groepen van Afrikaanse achtergrond (Creoolse Surinamers en Ghanezen) lijkt de prevalentie van hypertensie zelfs al bij de 18-30 jarigen verhoogd. In deze Afrikaanse groepen ligt de prevalentie op een hogere leeftijd van 60-70 jaar boven de 80%.
Binnen de leeftijdsgroep van 31-40 jaar zijn er geen grote en geen consistente verschillen in hypertensie te zien tussen 1e en 2e generatie migranten. In de andere leeftijdsgroepen zijn de aantallen helaas te klein (weinig 1e generatie onder de jongere leeftijdsgroepen en weinig 2e generatie onder de oudere leeftijdsgroepen).
Ongeveer de helft van de deelnemers met bekende hypertensie wordt daarvoor medicamenteus behandeld; deze cijfers zijn het meest gunstig in de migrantengroepen.11 Het type medicatie verschilt echter tussen de bevolkingsgroepen. Ghanezen en Creoolse Surinamers krijgen vaker meerdere middelen voorgeschreven dan de andere bevolkingsgroepen. Tevens gebruiken Ghanezen en Creoolse Surinamers vaker calciumantagonisten en minder vaak bètablokkers dan Nederlanders. Hindoestaanse Surinamers gebruiken vaker calciumantagonisten en RAS-remmers. Turkse en Marokkaanse vrouwen gebruiken vaker RAS-remmers dan Nederlandse vrouwen, terwijl dat bij mannen niet het geval was.11
Ondanks de veelal hogere proportie personen die voor hypertensie werden behandeld, was de controle van de bloeddruk niet beter in de migrantengroepen dan in de Nederlanders. Bij mannen varieerde dat van 27-51% ten opzichte van 53% in de Nederlanders. Bij vrouwen was dit ongeveer 42-57% ten opzichte van 61% in de Nederlanders.11
Diabetes
Diabetes is gedefinieerd aan de hand van een nuchtere glucose waarde groter of gelijk aan 7,0 mmol/l en/of een zelf-gerapporteerde diagnose van diabetes en/of gebruik van glucose verlagende medicatie.
De totale prevalentie van diabetes is 2 tot 7 maal zo hoog onder de migrantengroepen vergeleken met de Nederlanders (figuur 3). Bij Nederlanders is de prevalentie het laagst, namelijk ongeveer 5% bij mannen en 3% bij vrouwen, terwijl de prevalentie onder de Hindoestaanse Surinamers het hoogst is, rond de 20%. In de andere migrantengroepen varieert de prevalentie van 9% tot 15%. Na correctie voor leeftijd en geslacht is de prevalentie onder alle onderzochte migrantengroepen 3 tot 5 maal zo hoog dan onder de Nederlanders.12 Deze verschillen werden niet verklaard door verschillen in opleidingsniveau tussen de verschillende bevolkingsgroepen. Het grootste deel (ruim 80%) van de mensen met diabetes is hiermee bekend, waarbij de migrantengroepen het beter doen dan de Nederlanders: zij zijn net iets vaker bekend met diabetes.12 Dit was zowel bij mannen als vrouwen het geval.
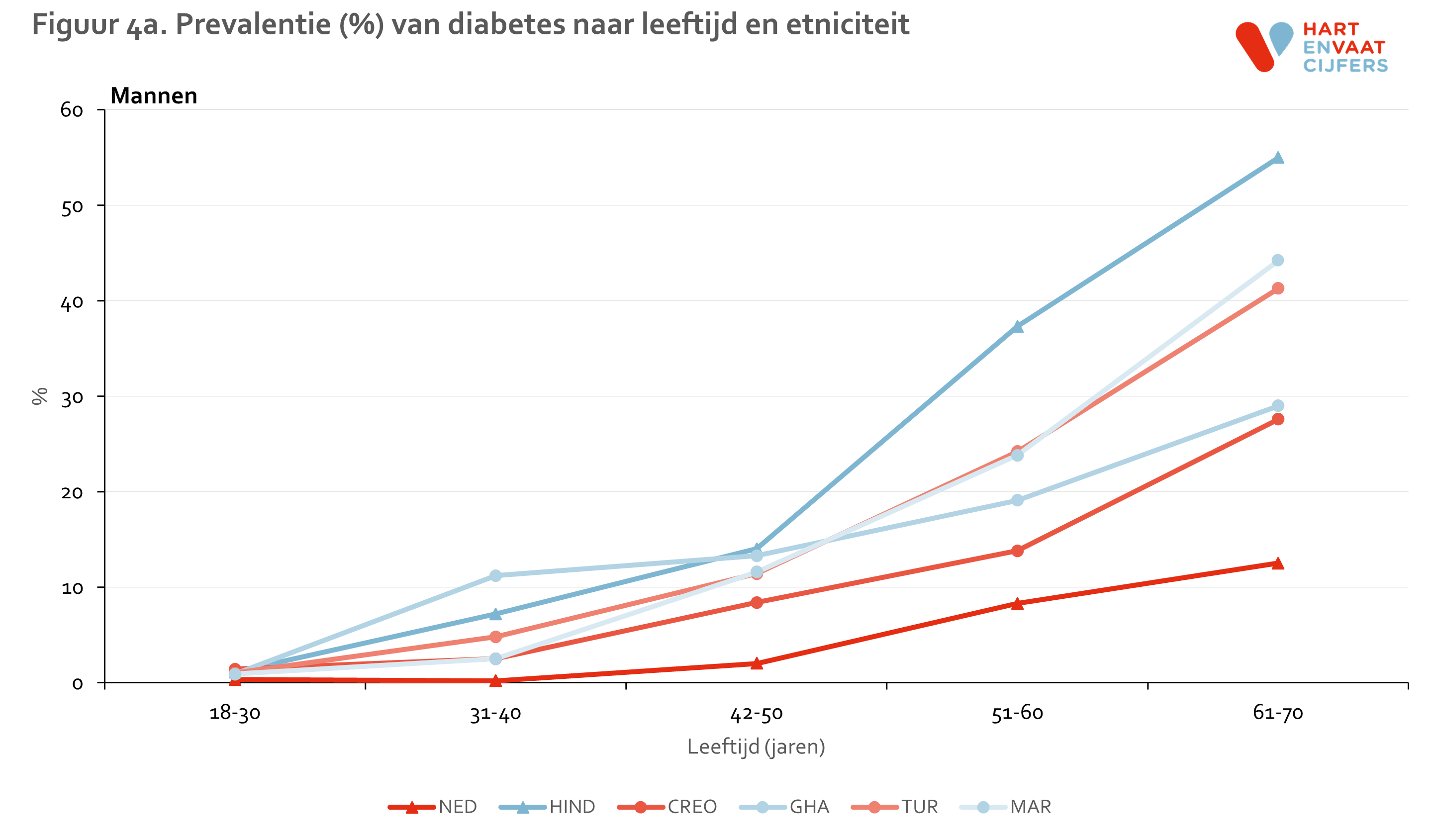
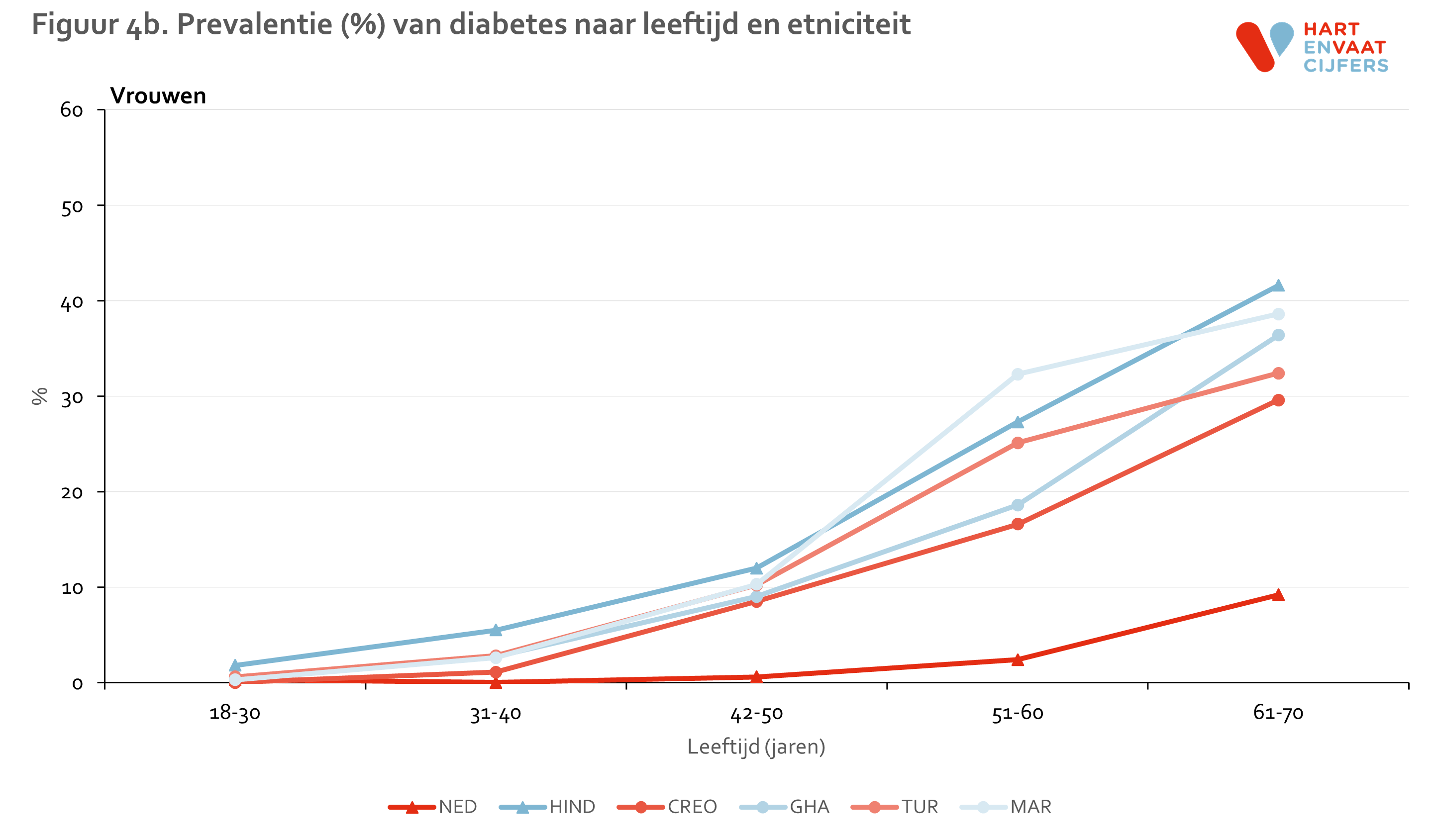
De prevalentie van diabetes neemt sterk toe met de leeftijd (figuur 4). Niet alleen onder Hindoestaanse Surinamers, maar onder alle migrantengroepen is de prevalentie van diabetes op de leeftijd van 31-40 jaar al een stuk hoger dan onder de Nederlanders. In de leeftijdscategorie van 41-50 jaar ligt de diabetes prevalentie van alle migrantengroepen al op het niveau van de prevalentie van Nederlanders die 20 jaar ouder zijn (61-70 jaar). Binnen de leeftijdsgroepen konden de verschillen in diabetes prevalentie tussen 1e en 2e generatie migranten niet worden berekend vanwege de beperkte aantallen 2e generatie migranten in de oudere leeftijdsgroepen en de relatief lage prevalentie van diabetes in de jongere leeftijdsgroepen.
Onder de Nederlanders die bekend zijn met diabetes wordt ongeveer twee-derde medicamenteus behandeld. Dit geldt ook voor de andere bevolkingsgroepen, alleen de Hindoestaanse en Creoolse Surinamers lijken relatief vaker te worden behandeld met glucose verlagende medicatie (rond 80%). Desondanks hebben zij even vaak (vrouwen) of minder vaak (mannen) hun glucosewaarden onder controle in vergelijking met Nederlanders.12
Hypercholesterolemie
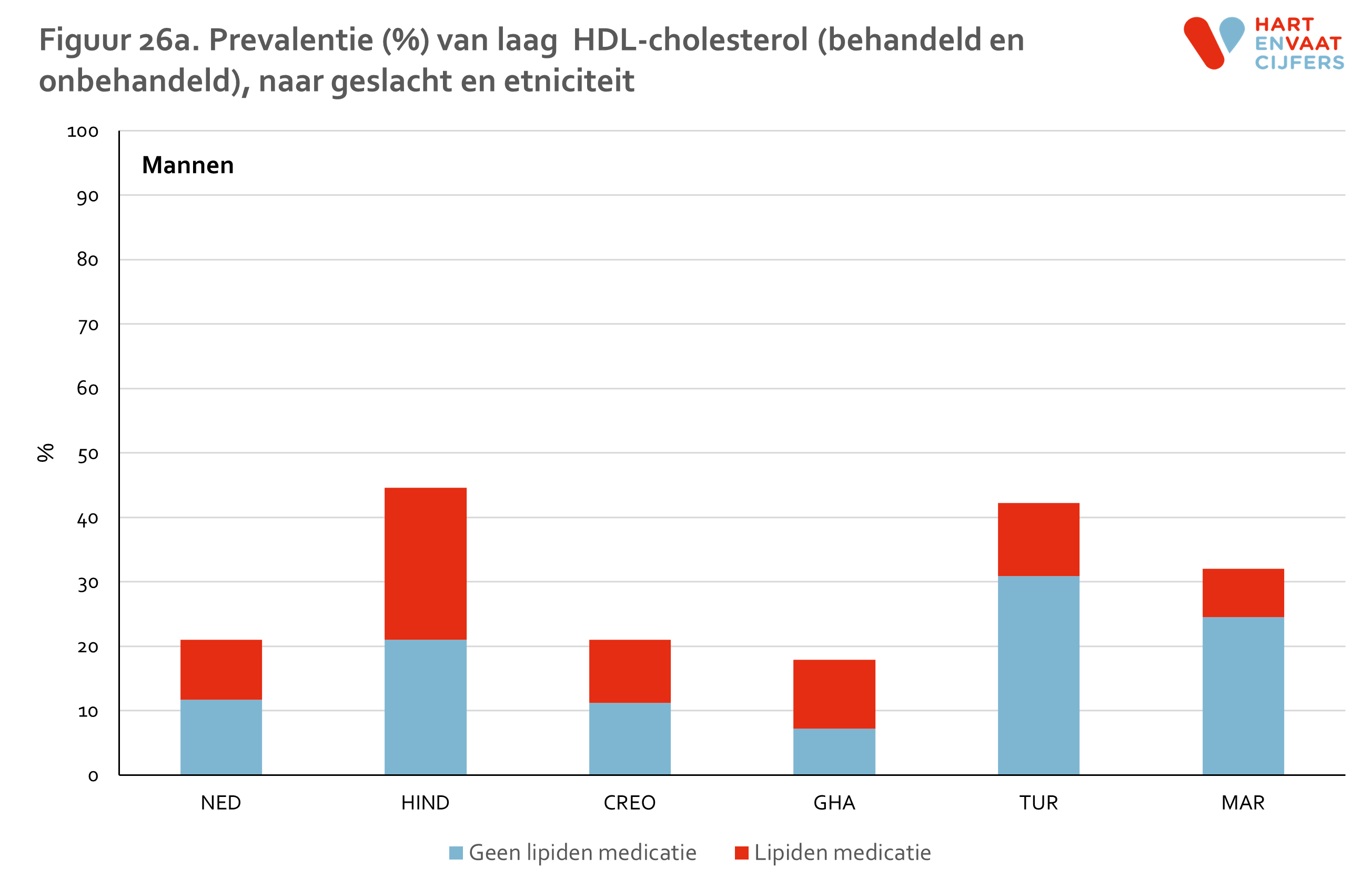
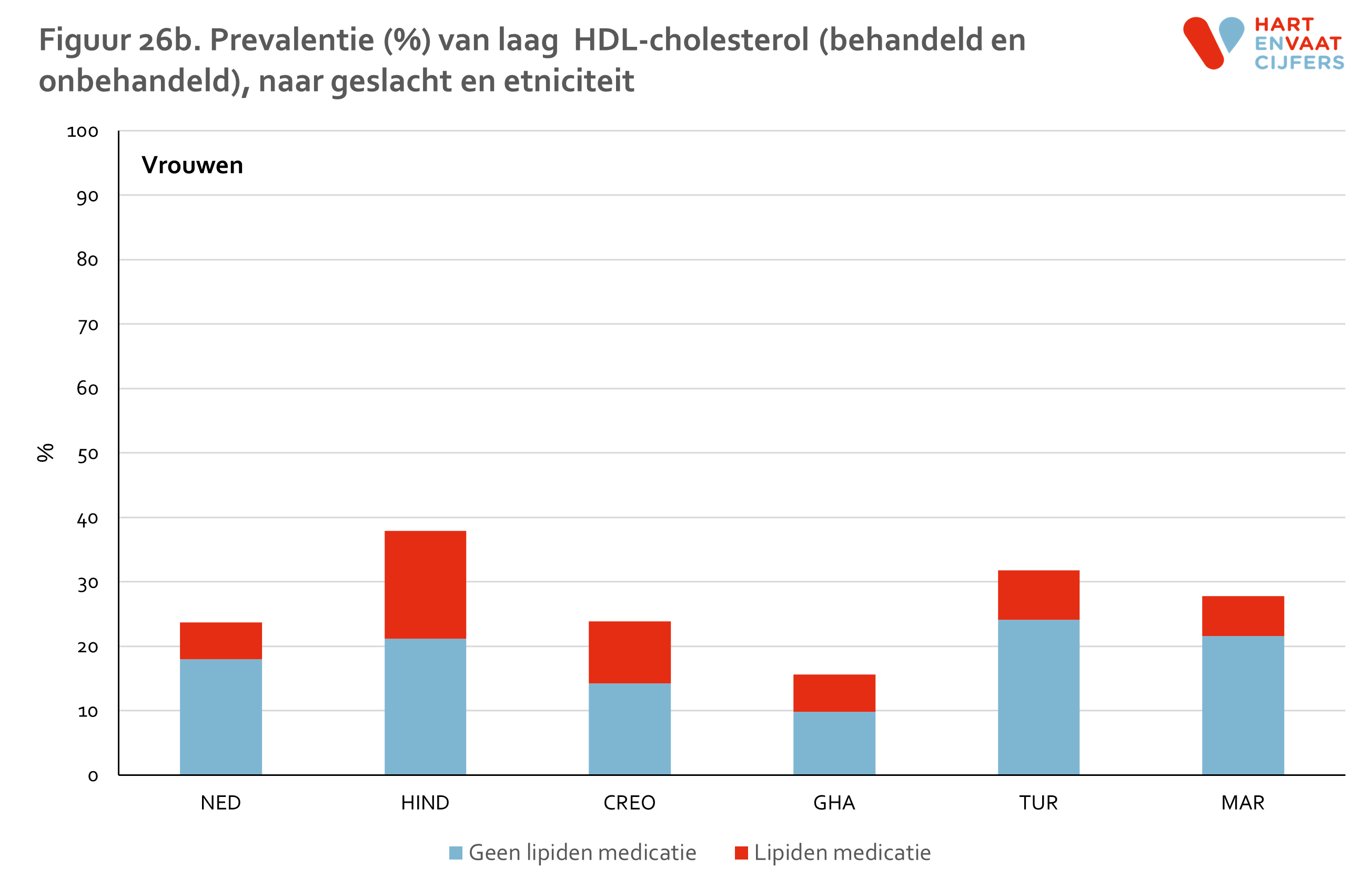
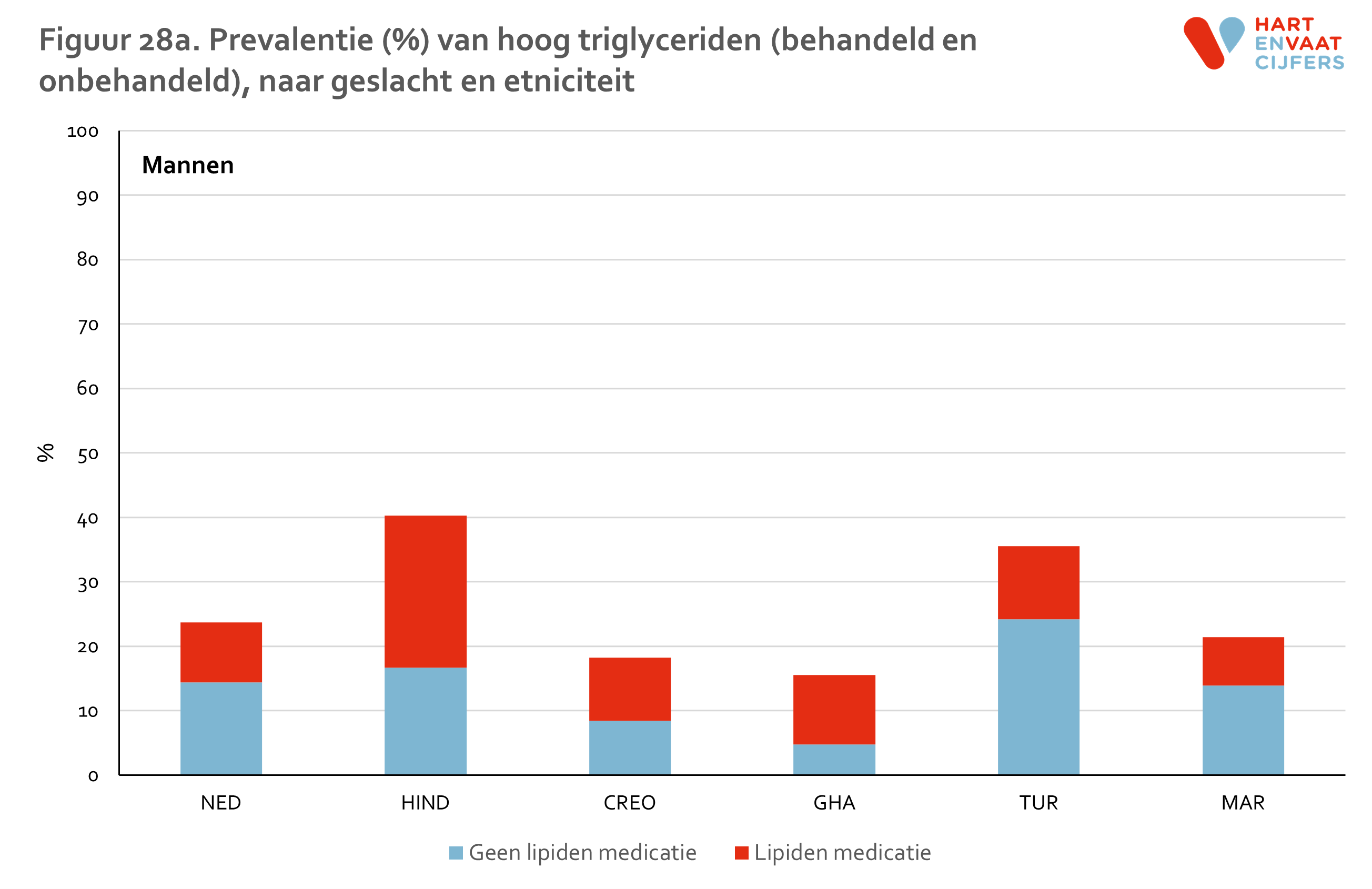
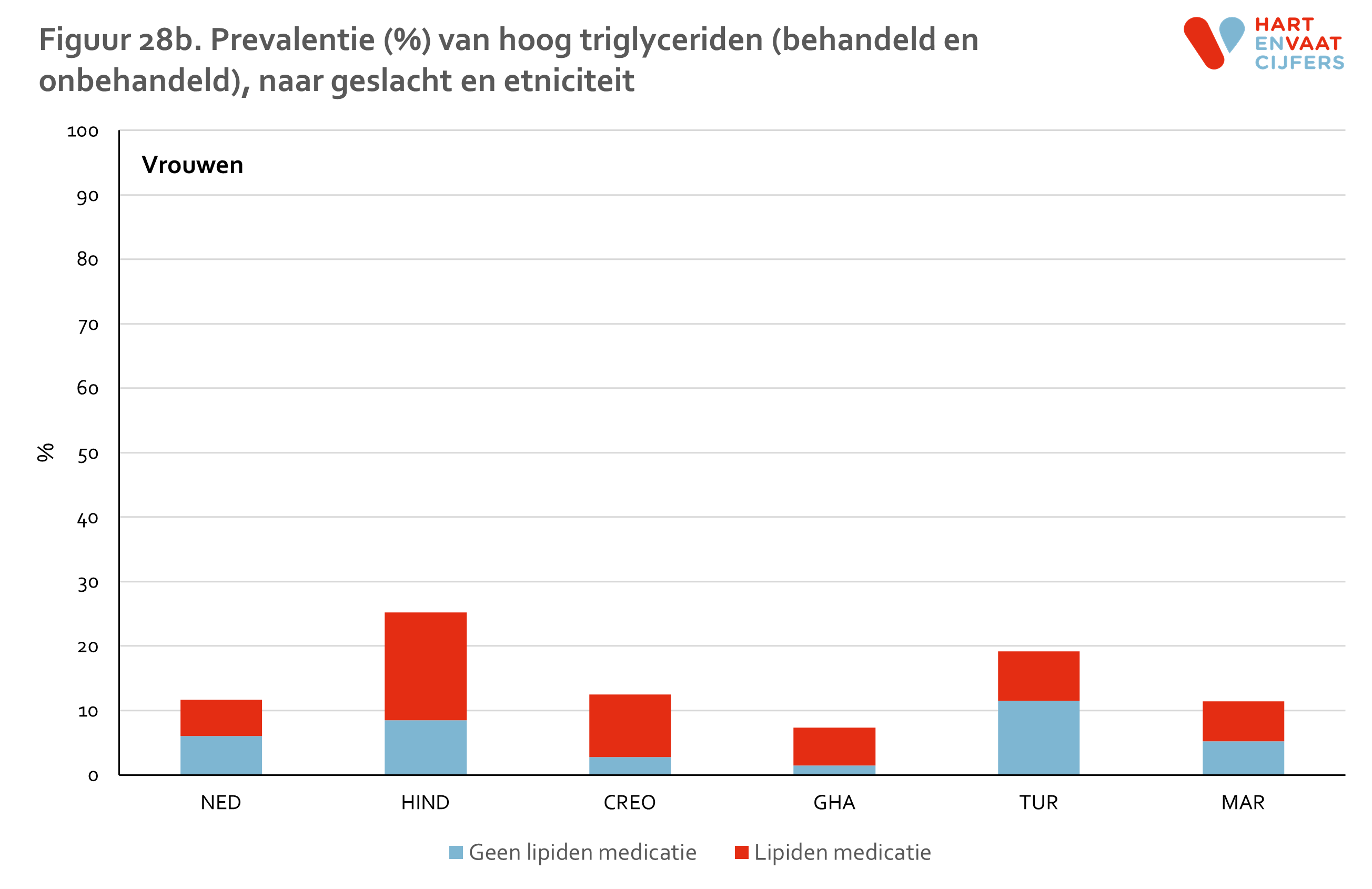
Hypercholesterolemie is vastgesteld als een totaal cholesterolgehalte in het plasma van 5,0 mmol/l of hoger of als de deelnemer met lipiden medicatie wordt behandeld. HDL is verlaagd indien de waarde onder de 1,0 mmol/l (mannen) of 1,2 mmol/l (vrouwen) ligt of de deelnemer wordt behandeld. Triglyceriden zijn verhoogd indien de waarde boven de 1,7 mmol/l ligt of de deelnemer wordt behandeld. LDL is verhoogd indien de waarde boven de 2,5 mmol/l ligt of de deelnemer wordt behandeld.
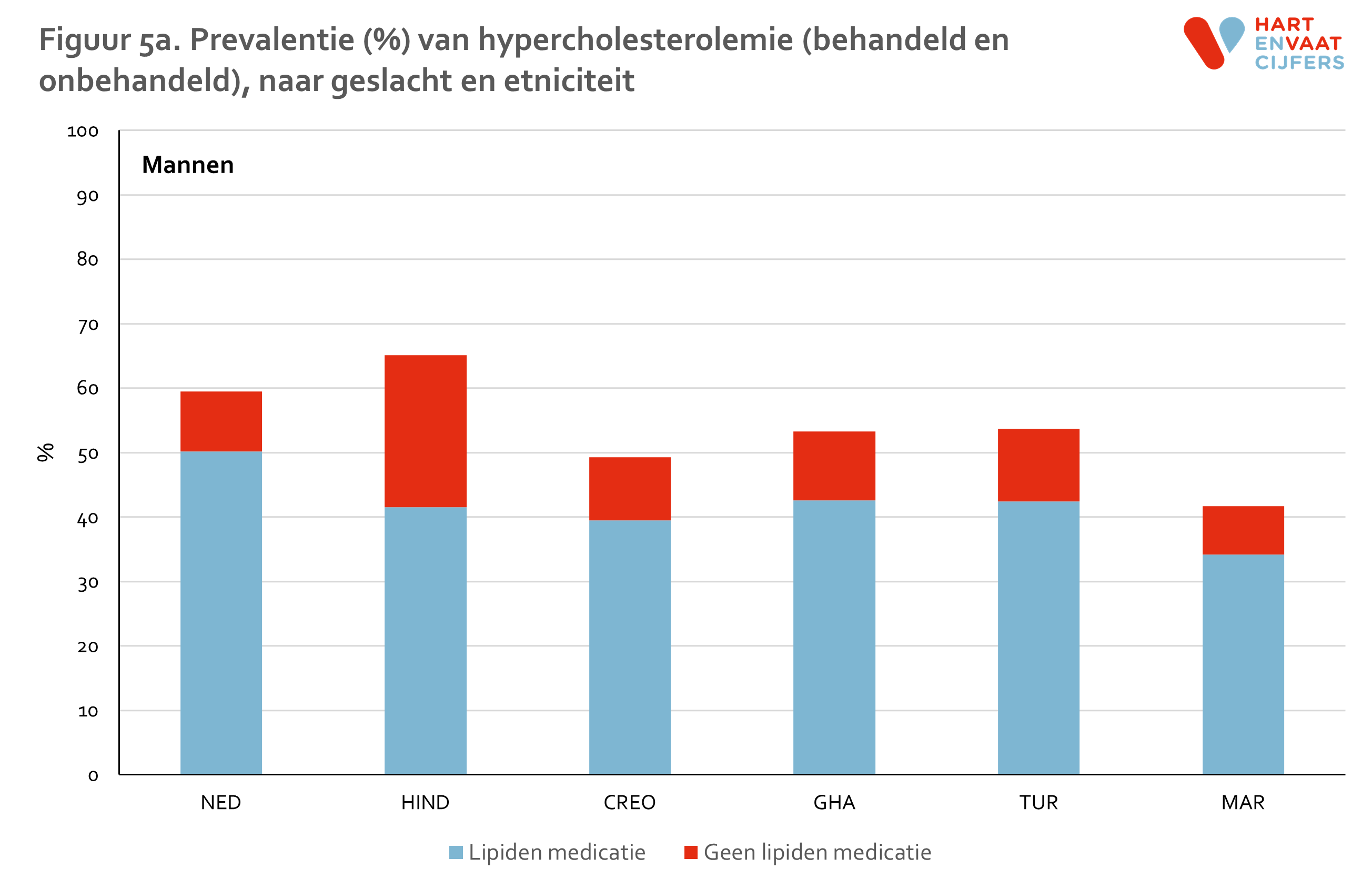
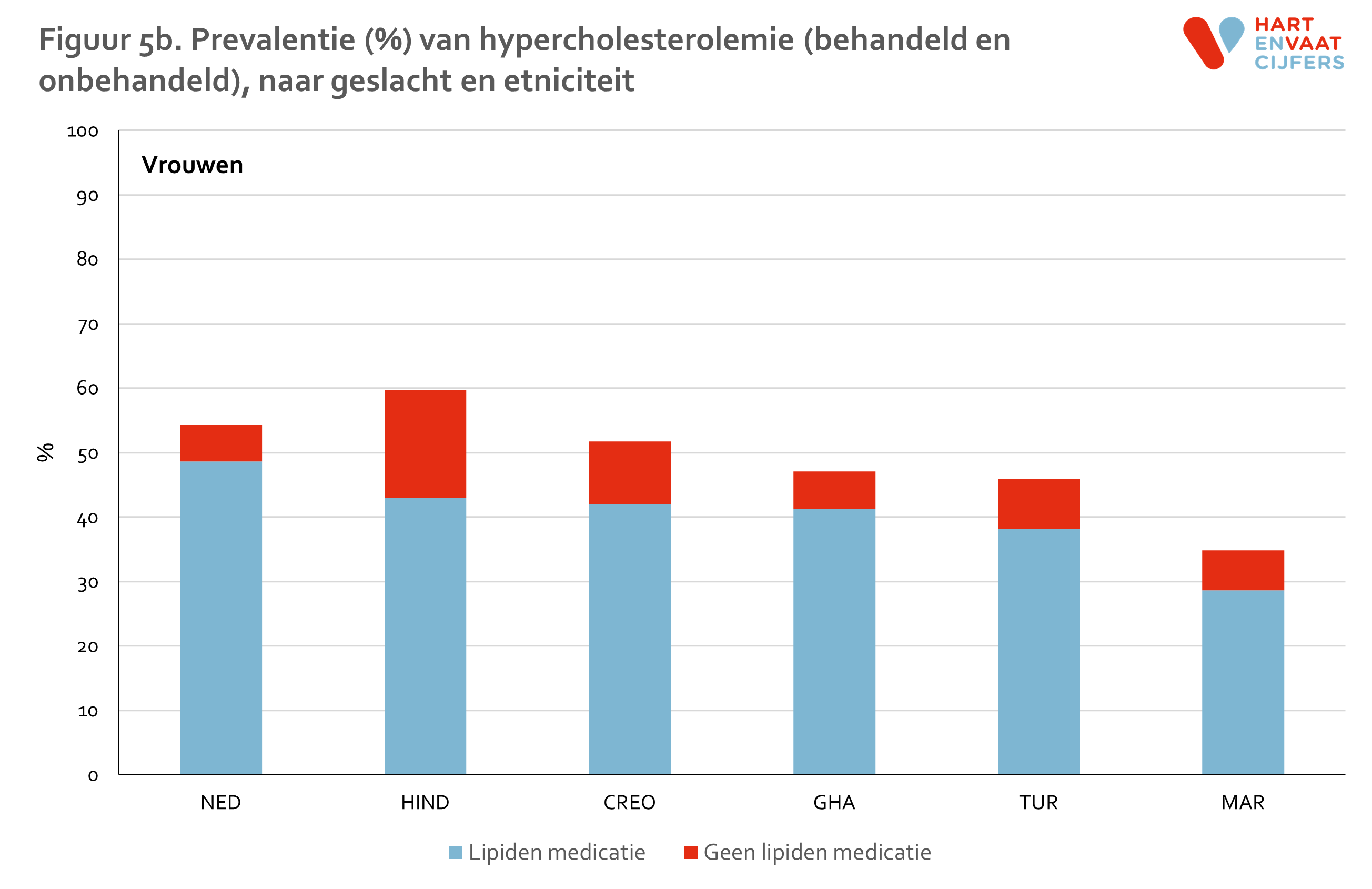
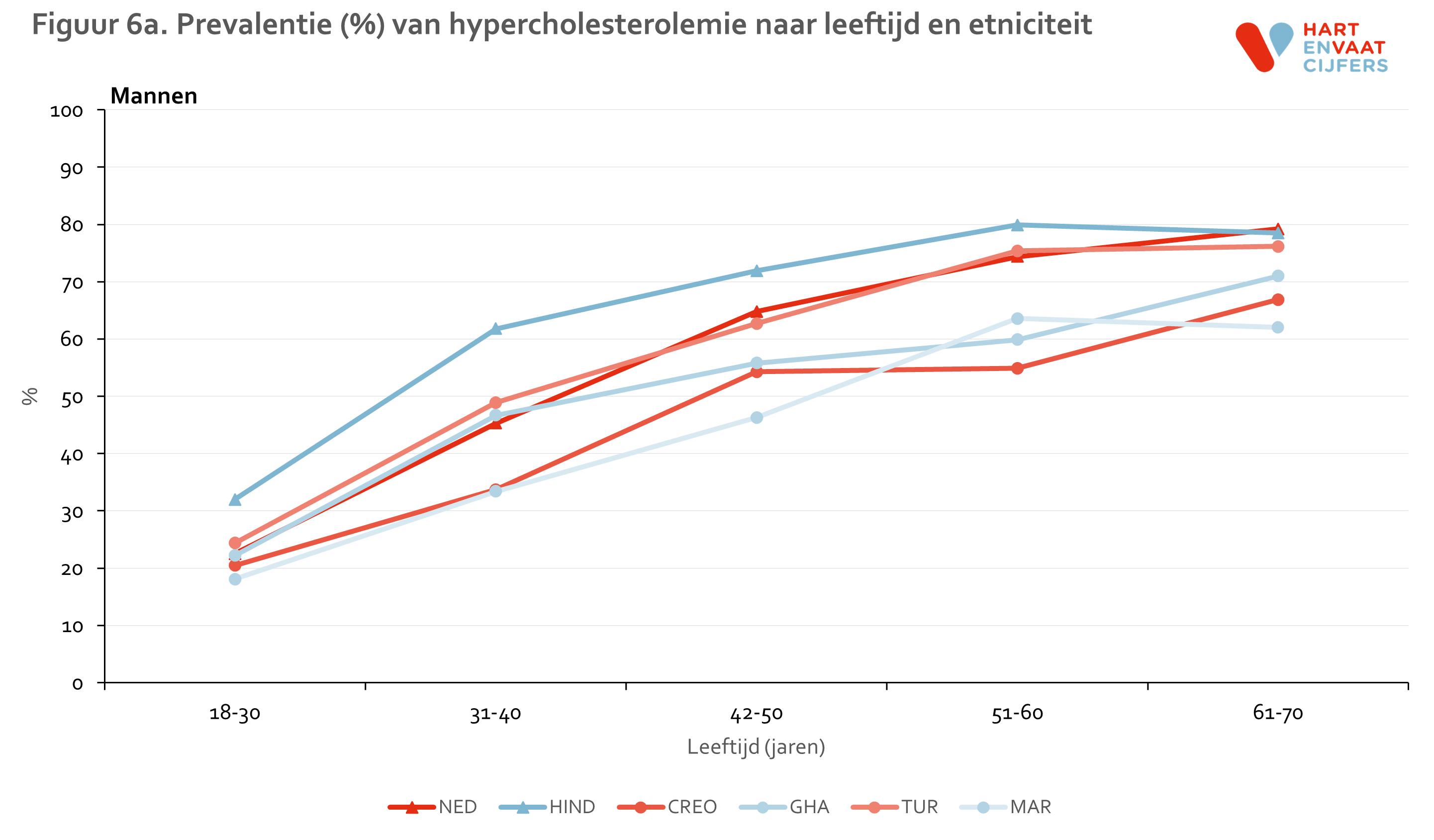
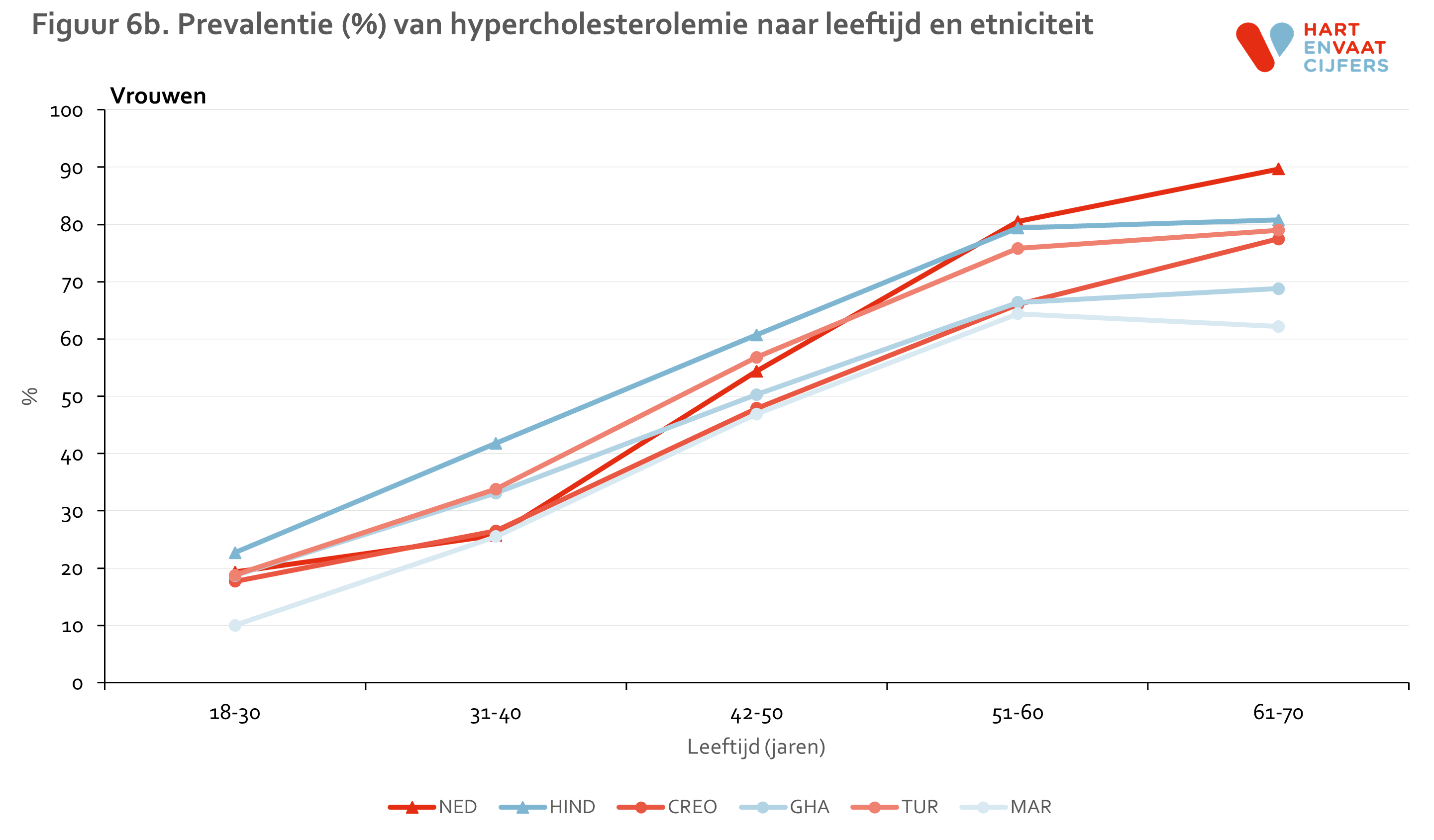
Zowel bij mannen als vrouwen is de prevalentie van hypercholesterolemie is het hoogst onder de Hindoestaanse Surinamers en Nederlanders (55-65%) en het laagst onder de Marokkanen (35-40%) (figuur 5). Onder Hindoestaanse Surinamers is het gebruik van lipiden-medicatie hoger dan in de andere groepen (24% onder mannen en 17% onder vrouwen). De prevalentie van niet-behandelde hypercholesterolemie is daarmee het hoogste onder Nederlanders (ongeveer 50%). Onder de Marokkanen is deze het laagst (30-35%). De prevalentie van hypercholesterolemie neemt in alle bevolkingsgroepen even snel toe met de leeftijd (meer dan een verdrievoudiging van de prevalentie tussen de jongste en oudste leeftijdsgroep), en varieert op hogere leeftijd van 62% tot 90% (figuur 6). Voor hoog LDL vinden we een vergelijkbaar patroon (zie bijlage).
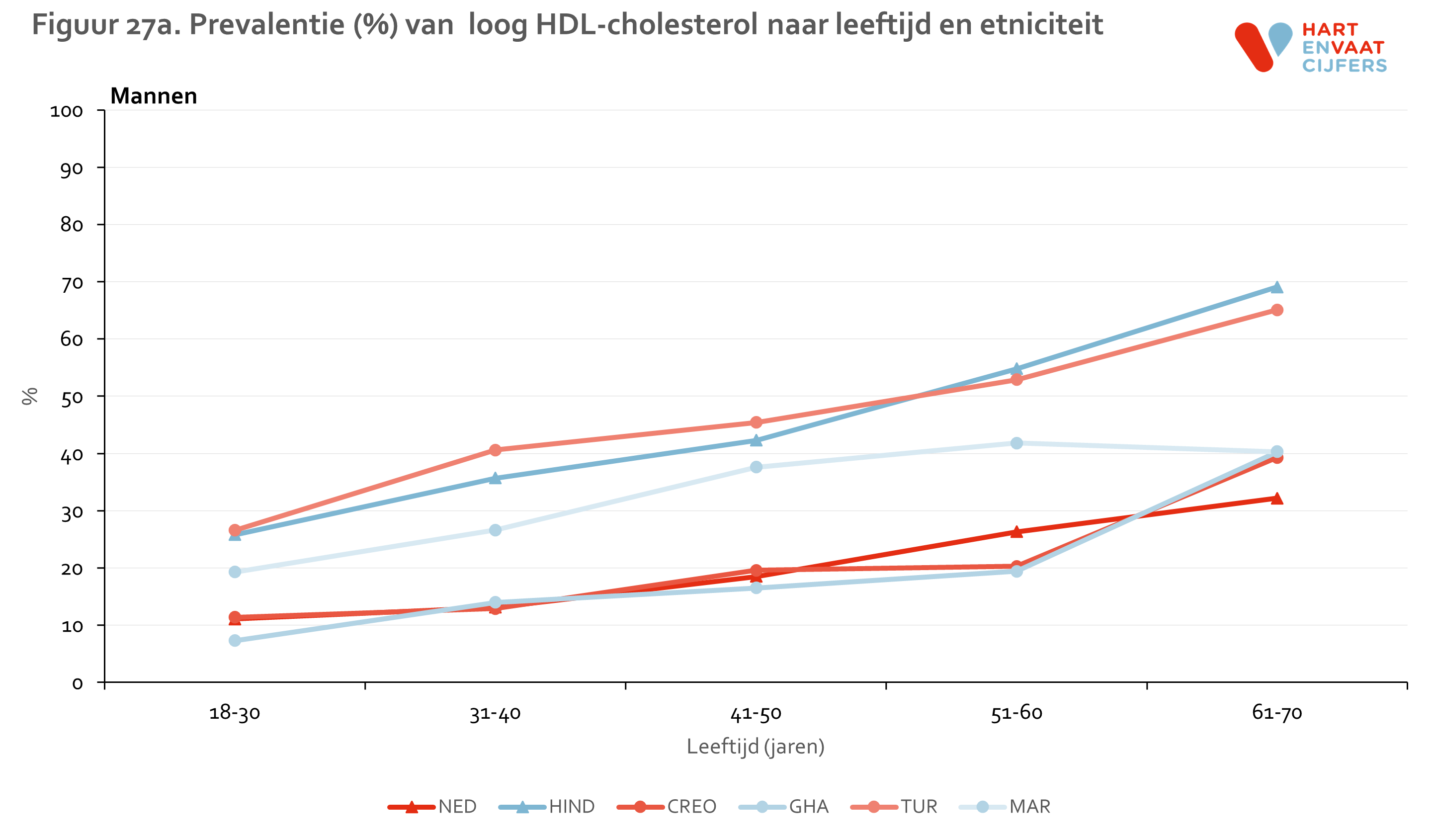
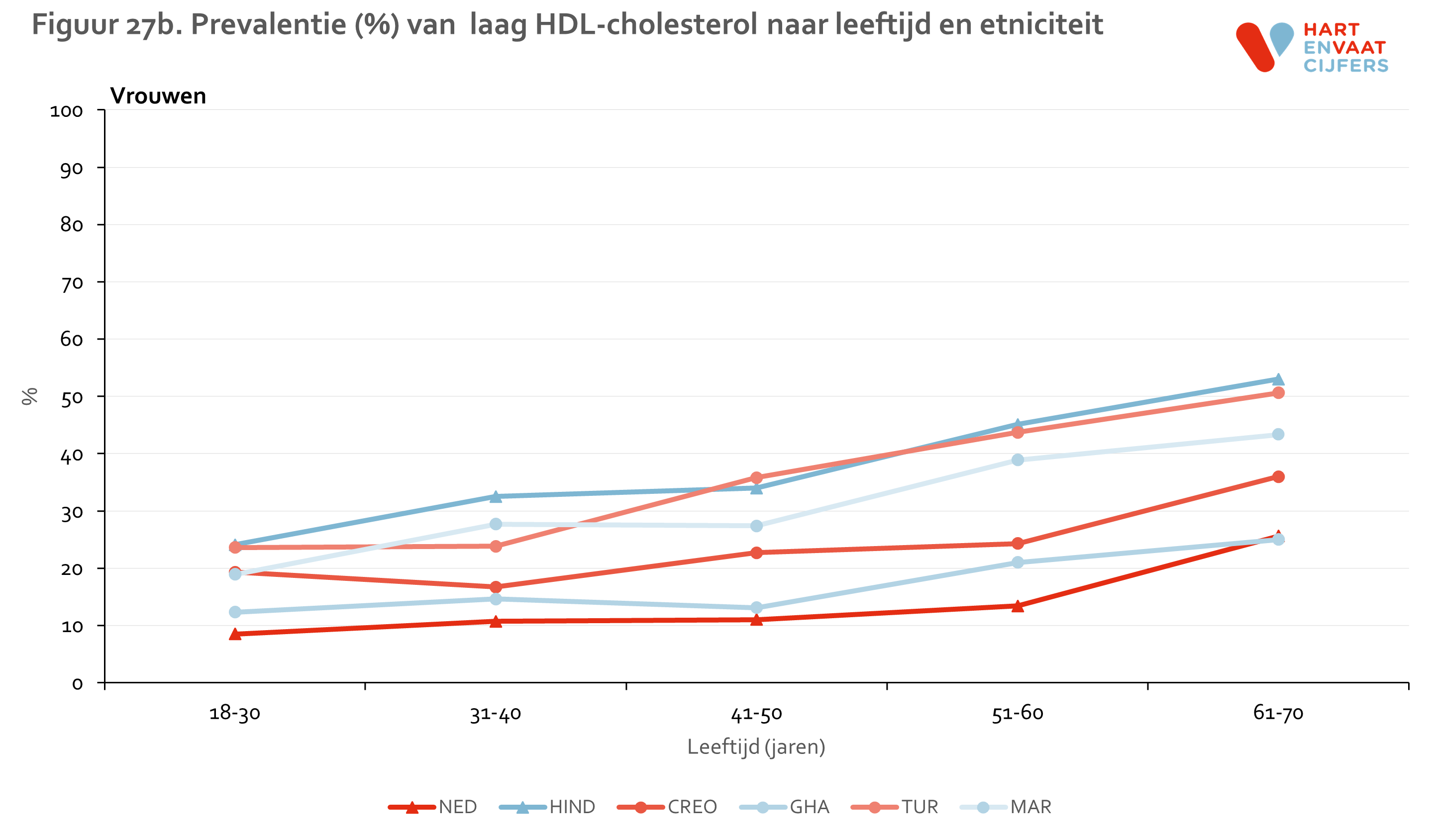
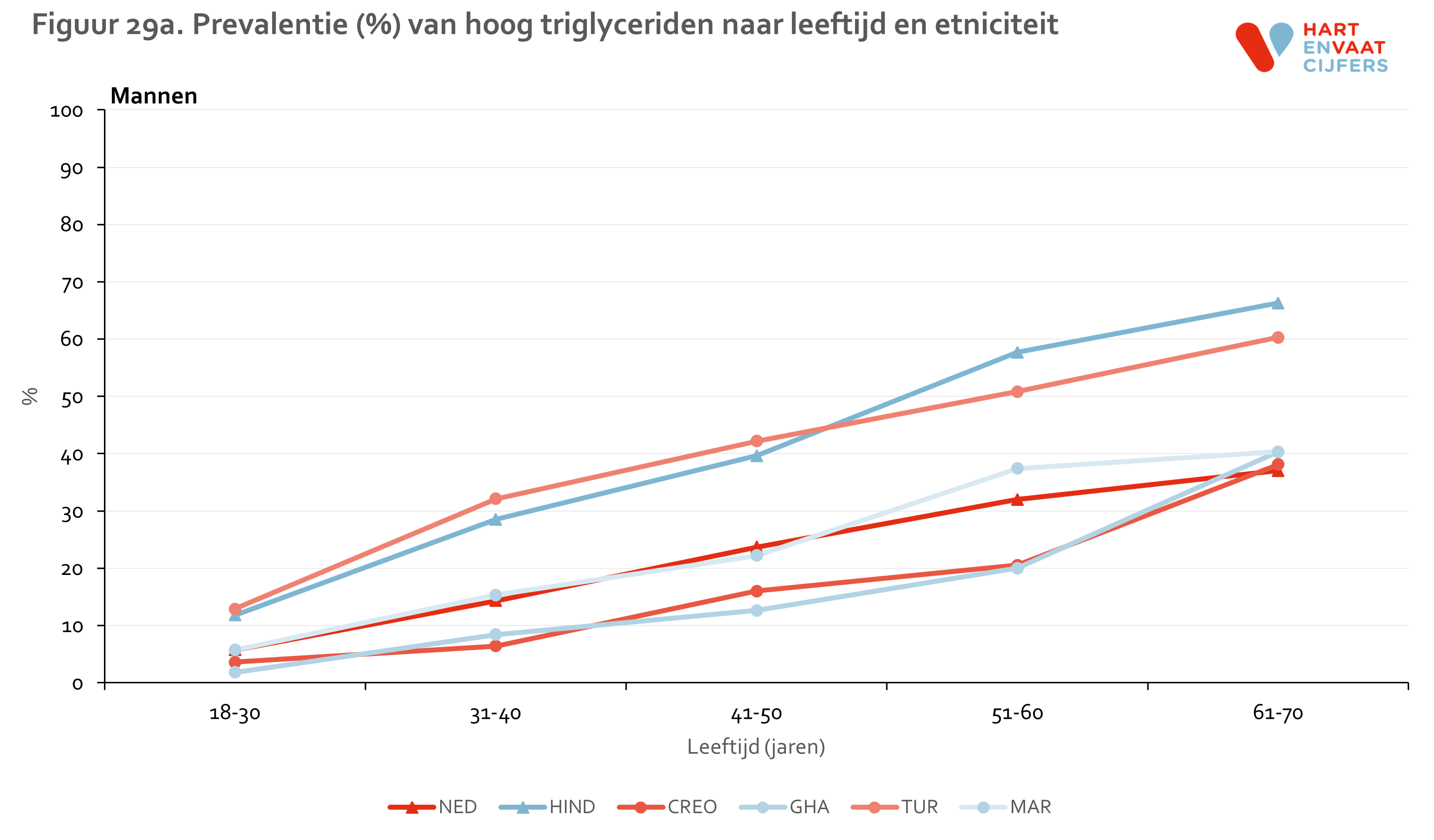
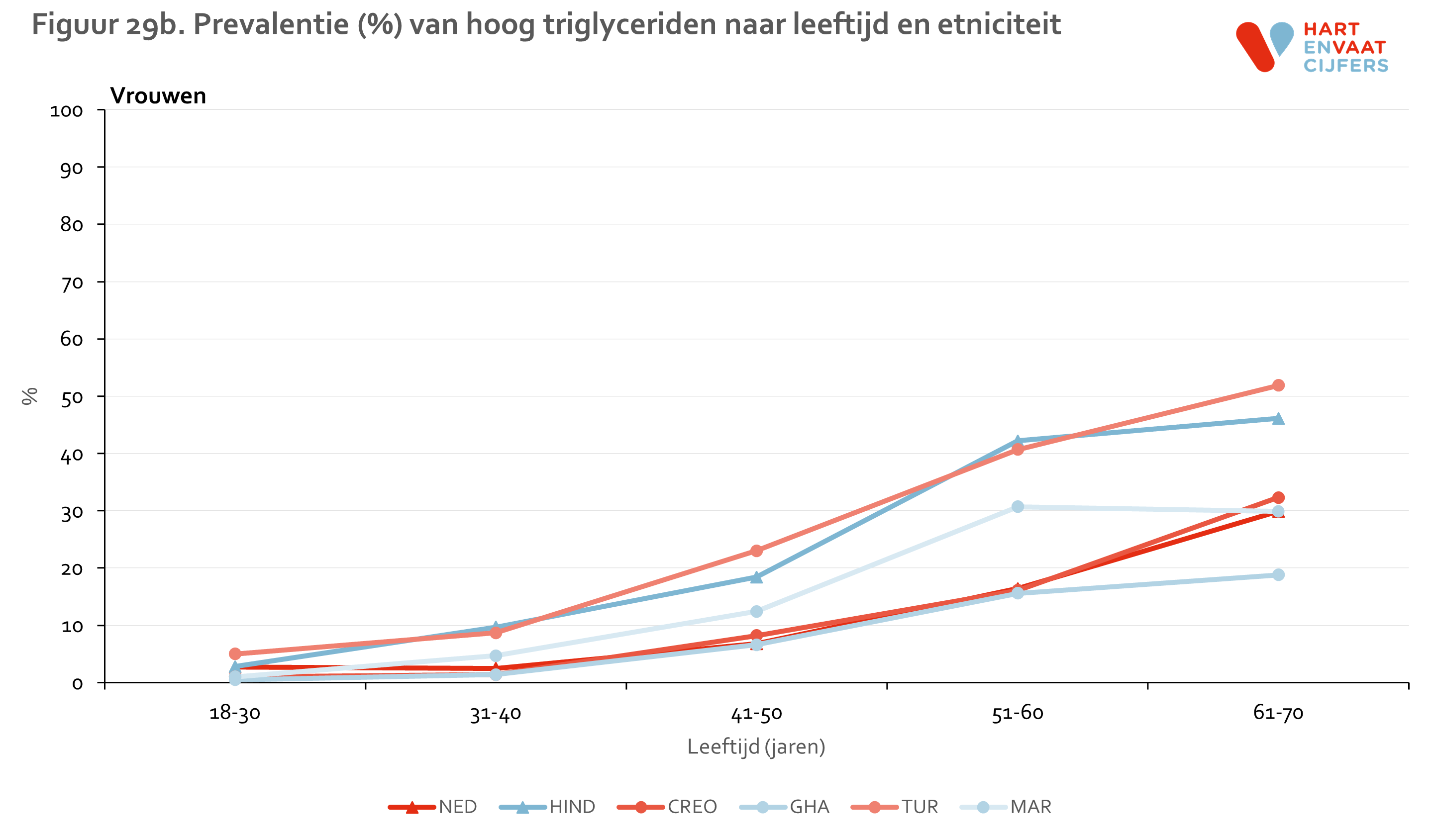
De gevonden verschillen in HDL en TG laten een ander beeld zien (zie bijlage). Laag HDL komt evenals hypercholesterolemie het meest voor onder Hindoestanen. Turkse en Marokkaanse mannen en vrouwen hebben, in contrast met de lage prevalentie van hypercholesterolemie, ook een hogere prevalentie van laag HDL ten opzichte van de Nederlandse en Afrikaanse groepen (Ghanezen en Creolen). Deze verschillen kunnen niet worden verklaard door verschillen in leeftijd of opleidingsniveau tussen de groepen.13 Bij Turkse en Marokkaanse mannen en vrouwen was de prevalentie van laag HDL bij personen die niet medicamenteus behandeld worden zelfs het hoogst. Voor hoog TG zien we een vergelijkbaar patroon als voor laag HDL. Voor zowel laag HDL als hoog TG geldt dat de prevalentie in alle groepen op vergelijkbare wijze toeneemt met de leeftijd.
Overgewicht en abdominaal overgewicht
Overgewicht
Normaal gewicht is gedefinieerd als een body mass index (BMI, berekend als het gewicht gedeeld door de lengte in het kwadraat) lager dan 25 kg/m2. Overgewicht is gedefinieerd als een BMI groter of gelijk aan 25 kg/m2 en lager dan 30 kg/m2. Obesitas (ernstig overgewicht) is gedefinieerd als een BMI groter of gelijk aan 30 kg/m2.
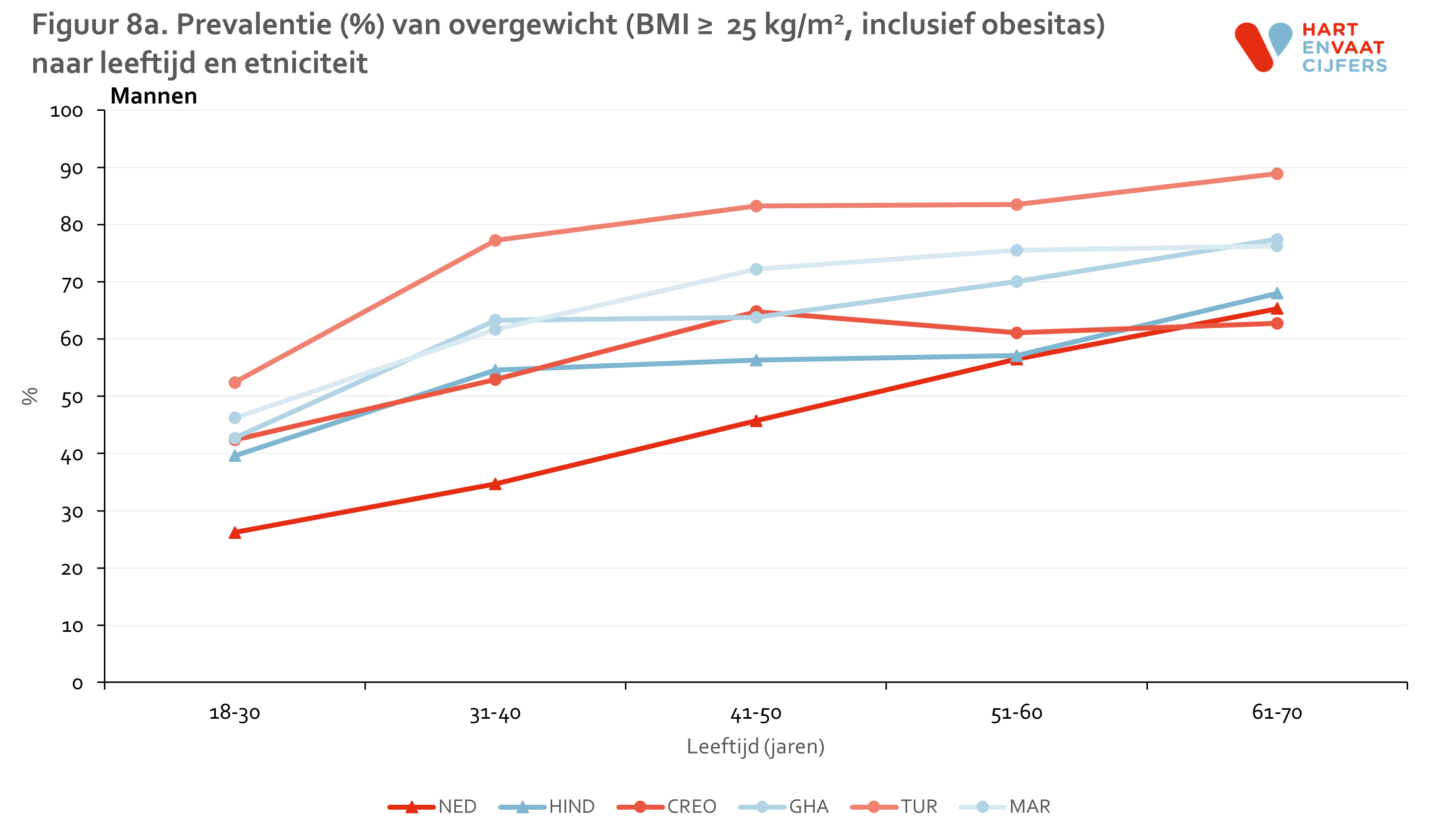
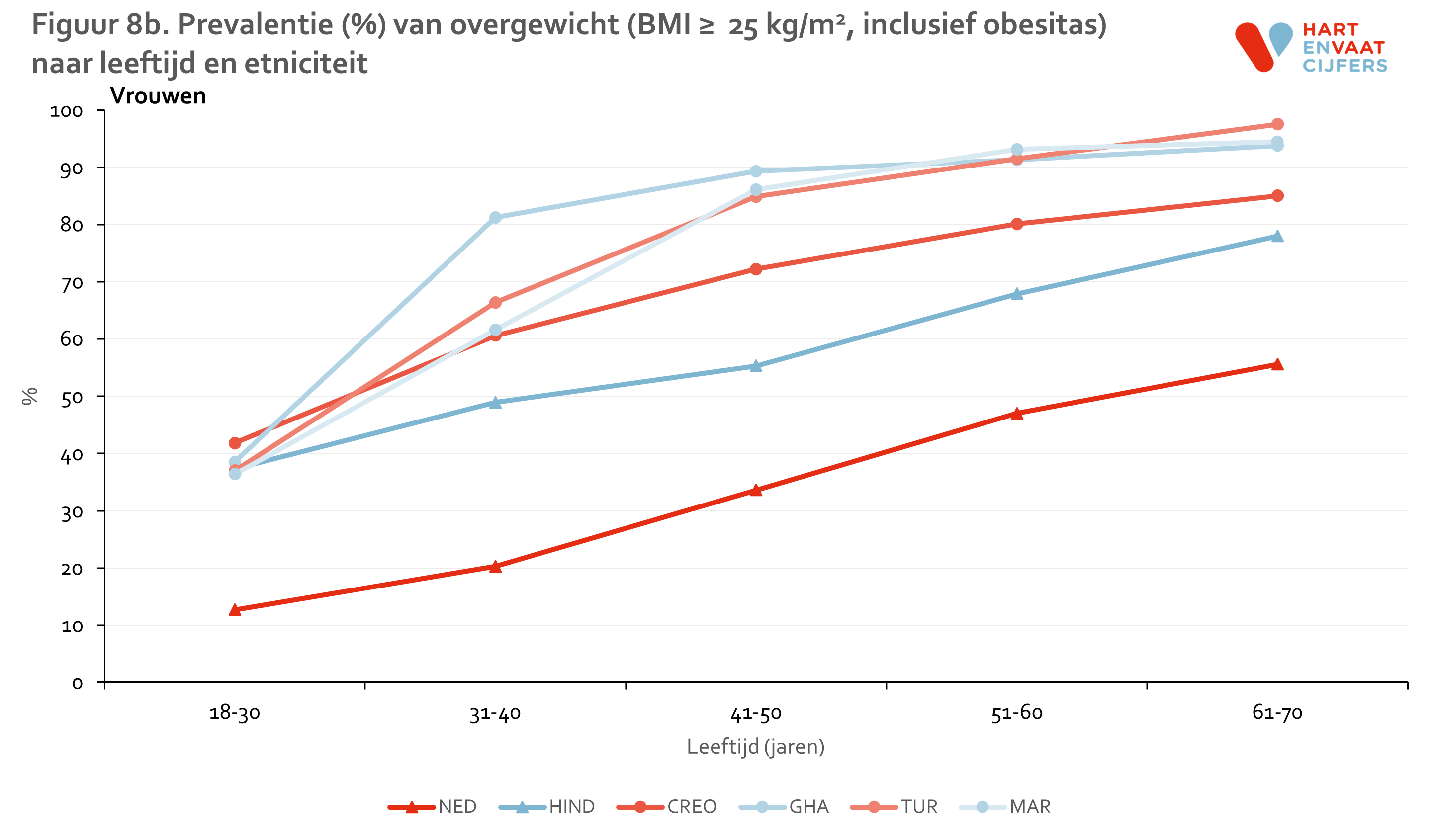
De prevalentie van overgewicht en obesitas is in alle migrantengroepen hoger dan bij Nederlanders, bij zowel mannen als vrouwen (figuur 7). Terwijl 53% van de Nederlandse mannen en 66% van de Nederlandse vrouwen een normaal gewicht heeft, geldt dit slechts voor 25% van de Turkse mannen en 19% van de Ghanese vrouwen. De prevalentie van obesitas is met name bijzonder hoog onder de niet-Nederlandse vrouwen (rond de 40%, met uitzondering van de Hindoestaans-Surinaamse vrouwen). Bij niet-Nederlandse mannen ligt deze prevalentie rond de 20%. Deze grote verschillen in overgewicht zijn niet te verklaren door verschillen in leeftijd en opleidingsniveau tussen de groepen. Terwijl de prevalentie van overgewicht (inclusief obesitas) in Nederlanders consistent lijkt toe te nemen met de leeftijd, lijkt de prevalentie onder de migrantengroepen op jonge leeftijd al 10 tot 30% hoger te liggen dan in Nederlanders, en bereikt in sommige migrantengroepen op hogere leeftijd een zeer hoog niveau (figuur 8). De prevalentie van overgewicht is in de hoogste leeftijdscategorieën, met name bij vrouwen, in veel gevallen 95%.
Wanneer in de leeftijdsgroep 31-40 jaar de 1e en 2e generatie wordt vergeleken (alleen mogelijk in Hindoestanen, Creolen, Turken, Marokkanen), dan lijkt het alsof vrouwen van 2e generatie iets minder vaak overgewicht (inclusief obesitas) hebben dan vrouwen uit de 1e generatie. Bij mannen is dit beeld niet consistent.
Abdominaal overgewicht
Abdominaal overgewicht is gedefinieerd als een middelomtrek > 88 cm bij mannen en >102 cm bij vrouwen.
Naast overgewicht speelt de vetverdeling een belangrijke rol bij het cardiovasculaire risico. Onder mannen is er relatief weinig verschil in de prevalentie van abdominaal overgewicht tussen bevolkingsgroepen (figuur 9). Alleen onder Marokkaanse en Turkse mannen ligt de prevalentie hoger dan onder de andere bevolkingsgroepen. Bij vrouwen is niet alleen de prevalentie hoger, maar is er ook een veel grotere variatie in absolute zin: onder alle migrantengroepen ligt de prevalentie boven de 50% terwijl de prevalentie onder Nederlandse vrouwen 35% is. Gestratificeerd voor leeftijd zien we dezelfde patronen, waarbij bij de Turken en Marokkanen de prevalenties het hoogst lijken, voor zowel mannen als vrouwen (figuur 10).
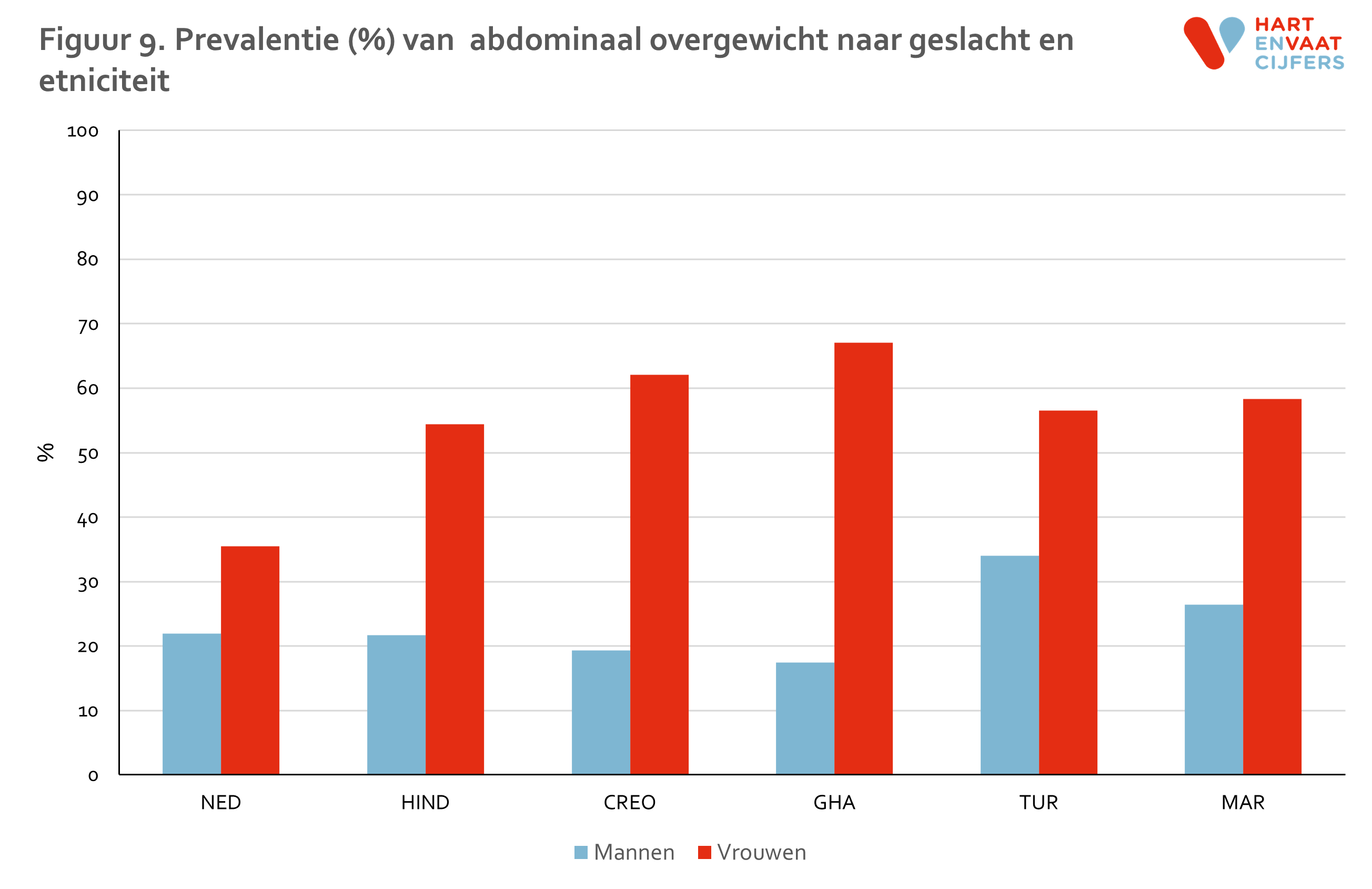
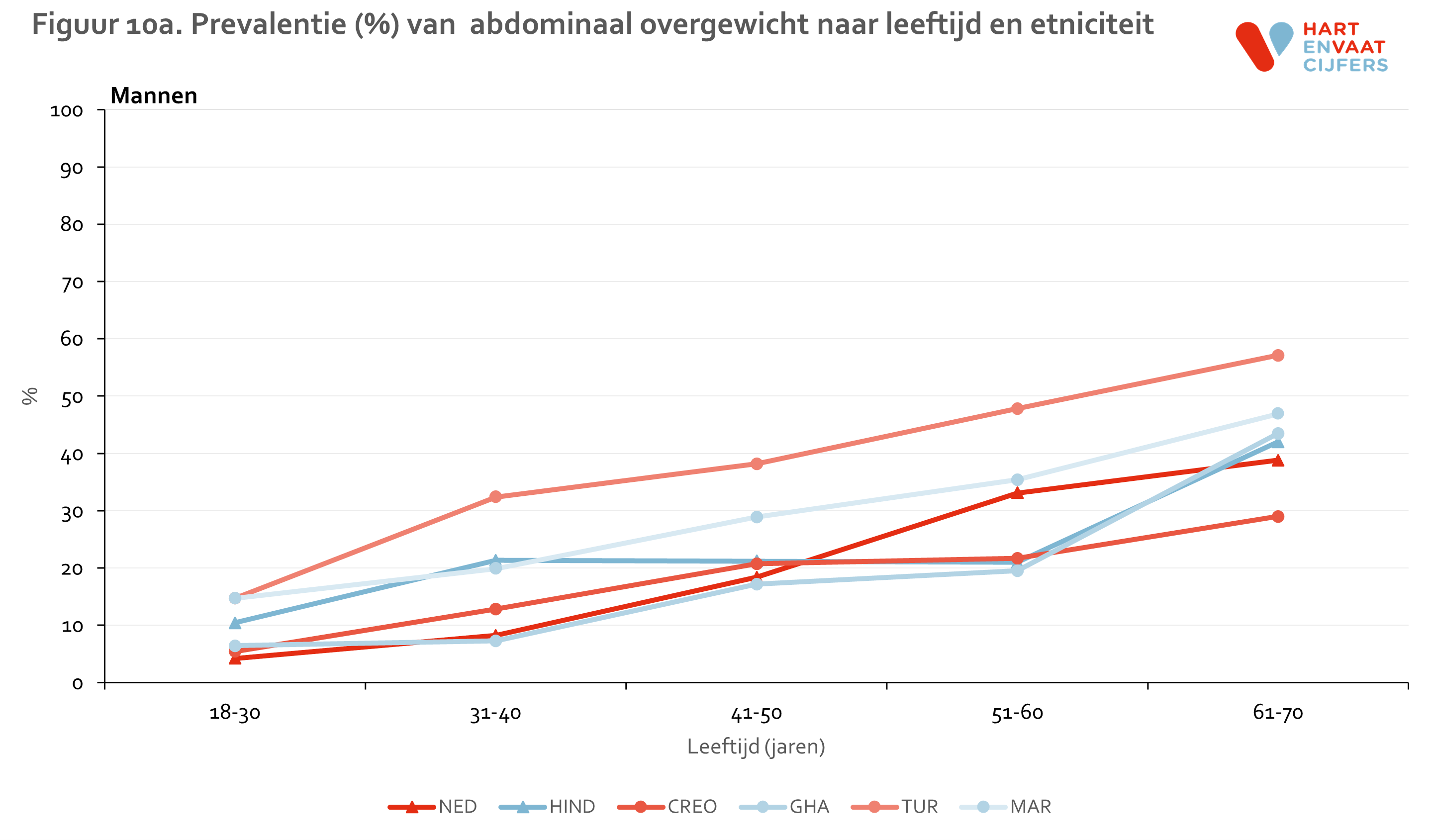
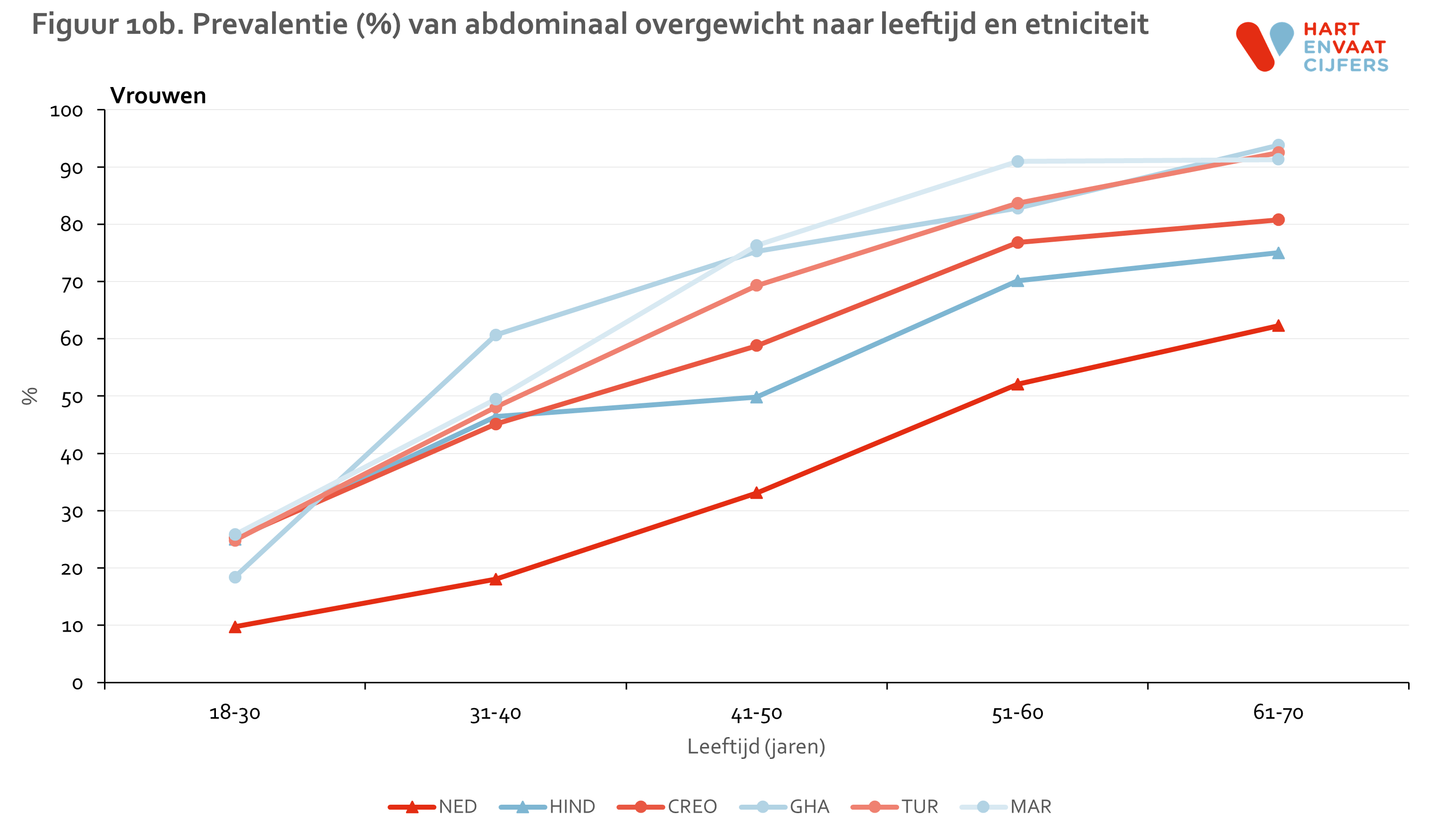
Lichamelijke inactiviteit en sedentair gedrag
De gegevens over lichamelijke inactiviteit en sedentair gedrag zijn binnen het HELIUS onderzoek verzameld in een subgroep van circa 450 deelnemers (ongeveer gelijke aantallen per bevolkingsgroep14, met behulp van beweegmeters (Actiheart) die deelnemers minstens 5 dagen achter elkaar continu op hun lichaam droegen. Hierbij zijn geen Ghanezen onderzocht. Over die groep kunnen we dus geen resultaten rapporteren. Een voordeel van het gebruik van beweegmeters ten opzichte van een vragenlijst is dat deze gegevens objectief zijn en niet afhankelijk van subjectieve antwoorden van deelnemers (geen respons bias). Omdat het echter om een relatief kleine groep onderzochte deelnemers gaat, zou het goed zijn als deze resultaten in grotere studies kunnen worden bevestigd om een nog beter beeld te krijgen van deze gedragingen in de verschillende bevolkingsgroepen.
Lichamelijke inactiviteit
Men is lichamelijk inactief (voldoet niet aan de norm voor lichamelijke activiteit) als men minder dan 150 minuten per week matig tot intensief actief is (minstens 3.0 Metabolische Equivalenten, METs) 15
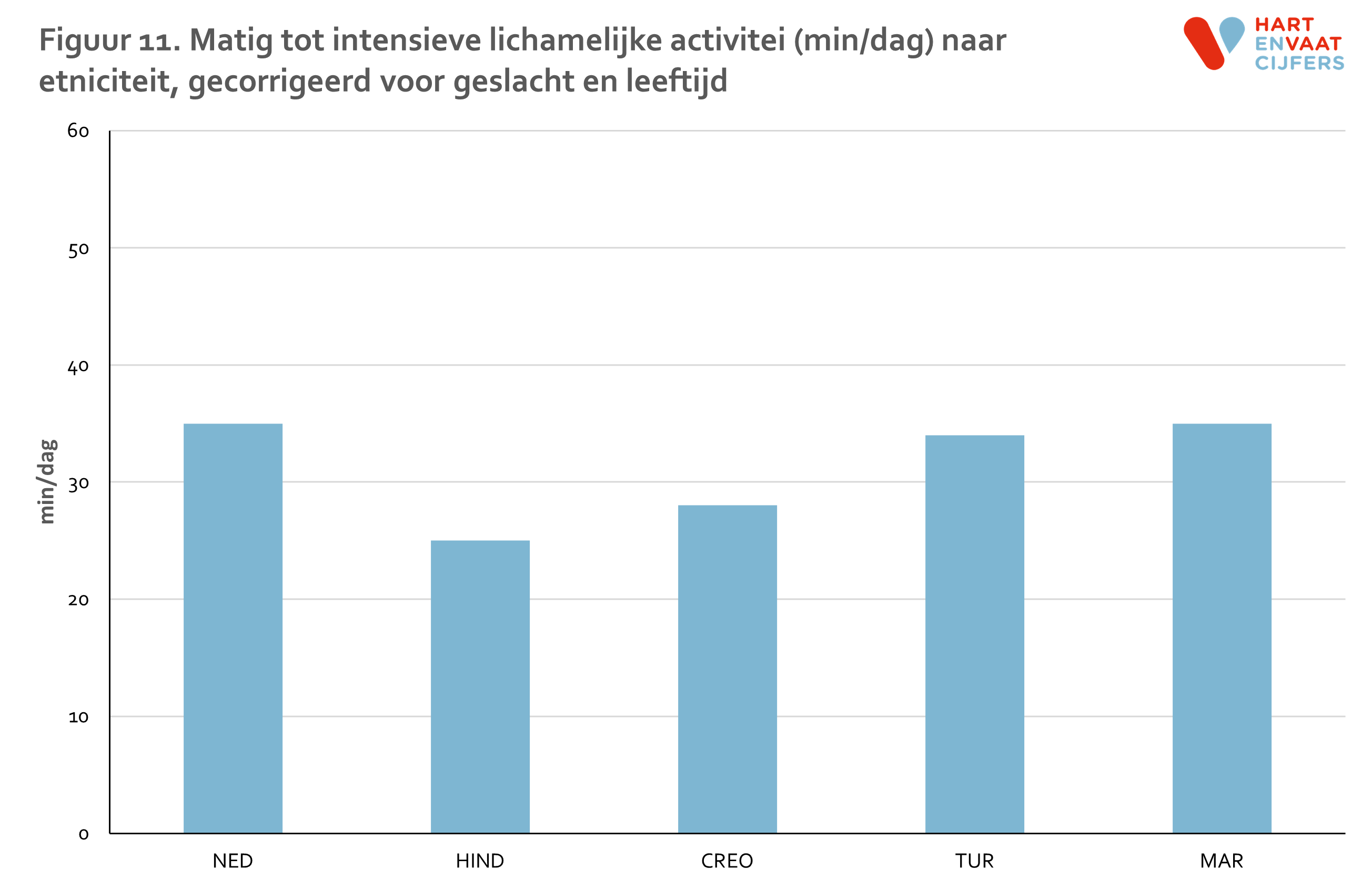
De gemiddelde tijd per dag dat deelnemers lichamelijk actief zijn varieert van 25 minuten per dag bij Hindoestaans-Surinaamse deelnemers tot 35 minuten per dag bij Nederlandse en Marokkaanse deelnemers (figuur 11). Alleen de Hindoestaanse Surinamers bewegen statistisch significant minder dan de Nederlandse groep.
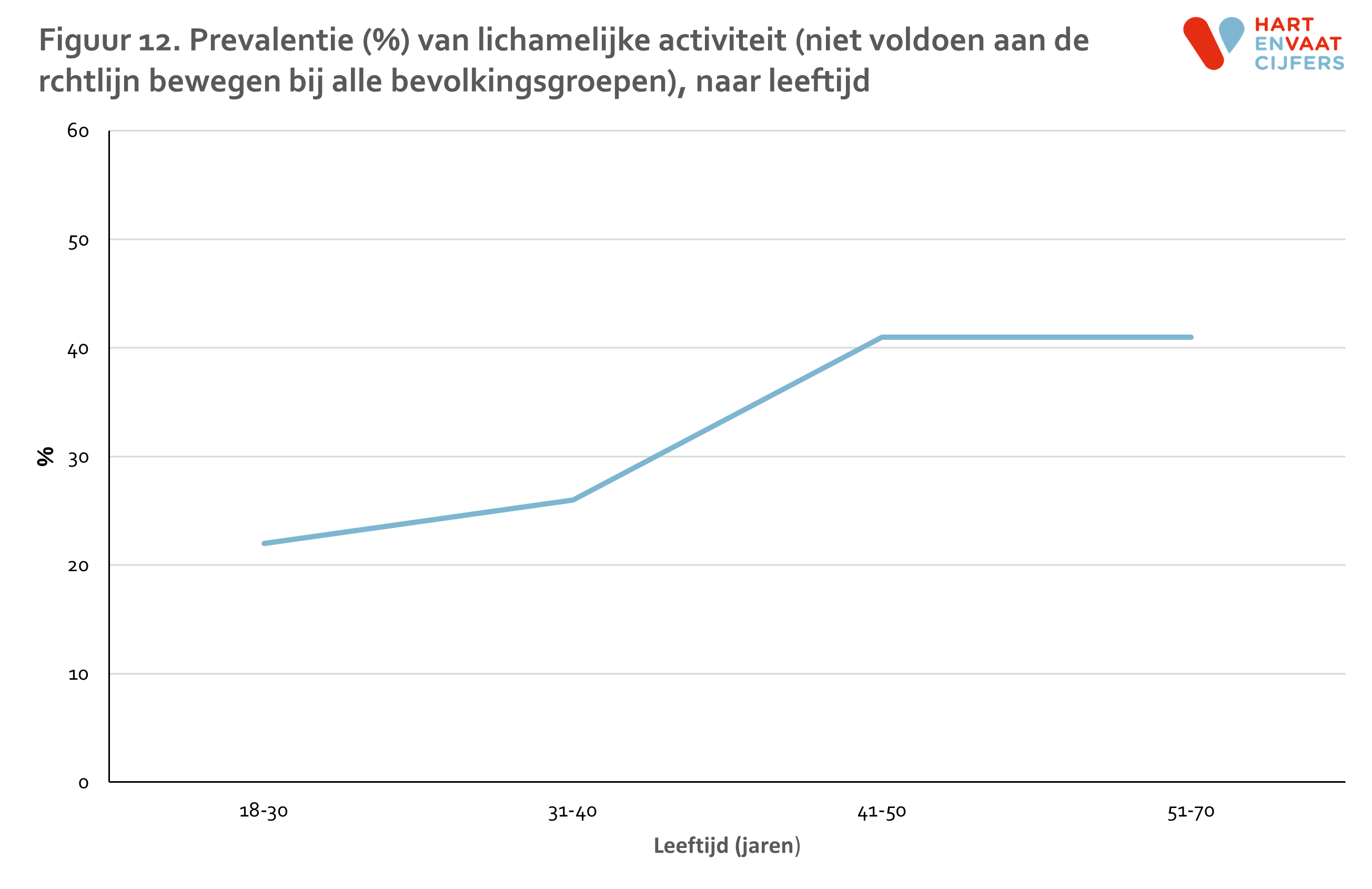
Wegens de beperkte aantallen was het helaas niet mogelijk om de leeftijdstrend en geslachtsverschillen per bevolkingsgroep te bestuderen. In alle bevolkingsgroepen samen zagen we dat de prevalentie van lichamelijke inactiviteit niet verschillend was tussen mannen en vrouwen. We zagen ook een toename in de prevalentie van lichamelijke inactiviteit met het toenemen van de leeftijd. De prevalentie verdubbelde van 21% in de 18-30 jarigen tot 41% in de deelnemers ouder dan 40 jaar (figuur 12).
Sedentair gedrag
Sedentair gedrag is gedefinieerd als ≥ 10 uur sedentaire tijd per dag. Sedentaire tijd is gedefinieerd als de tijd per dag die iemand besteedt aan activiteiten van een lage intensiteit (minder dan 1.5 Metabolische Equivalenten, METs).
Het wordt steeds duidelijker dat sedentair gedrag ook een risicofactor is voor hart- en vaatziekten, naast lichamelijk activiteit.16 Als mensen per dag tien uur of meer besteden aan sedentaire activiteiten (oftewel sedentair gedrag vertonen) dan is er sprake van een verhoogd gezondheidsrisico.
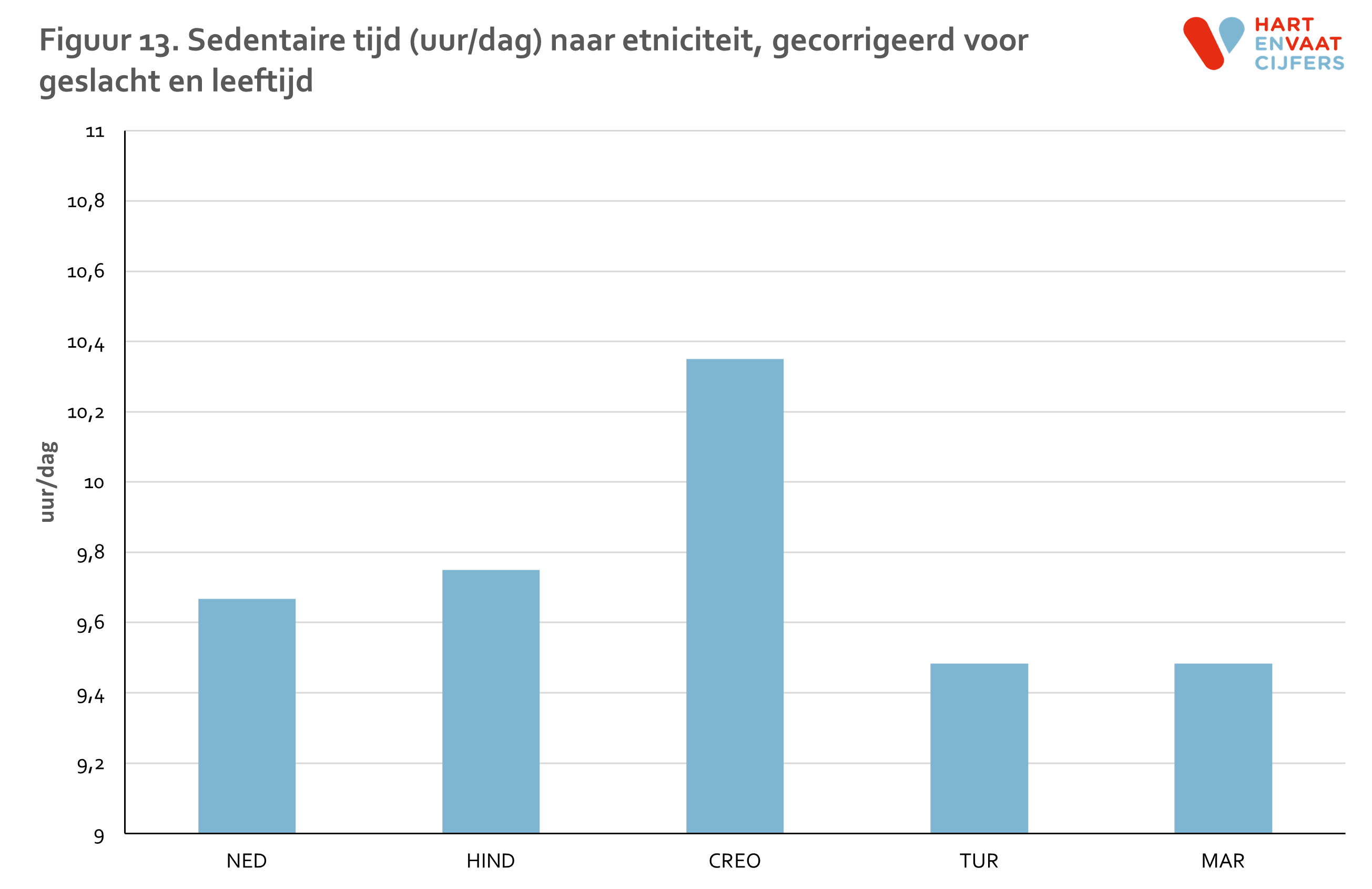
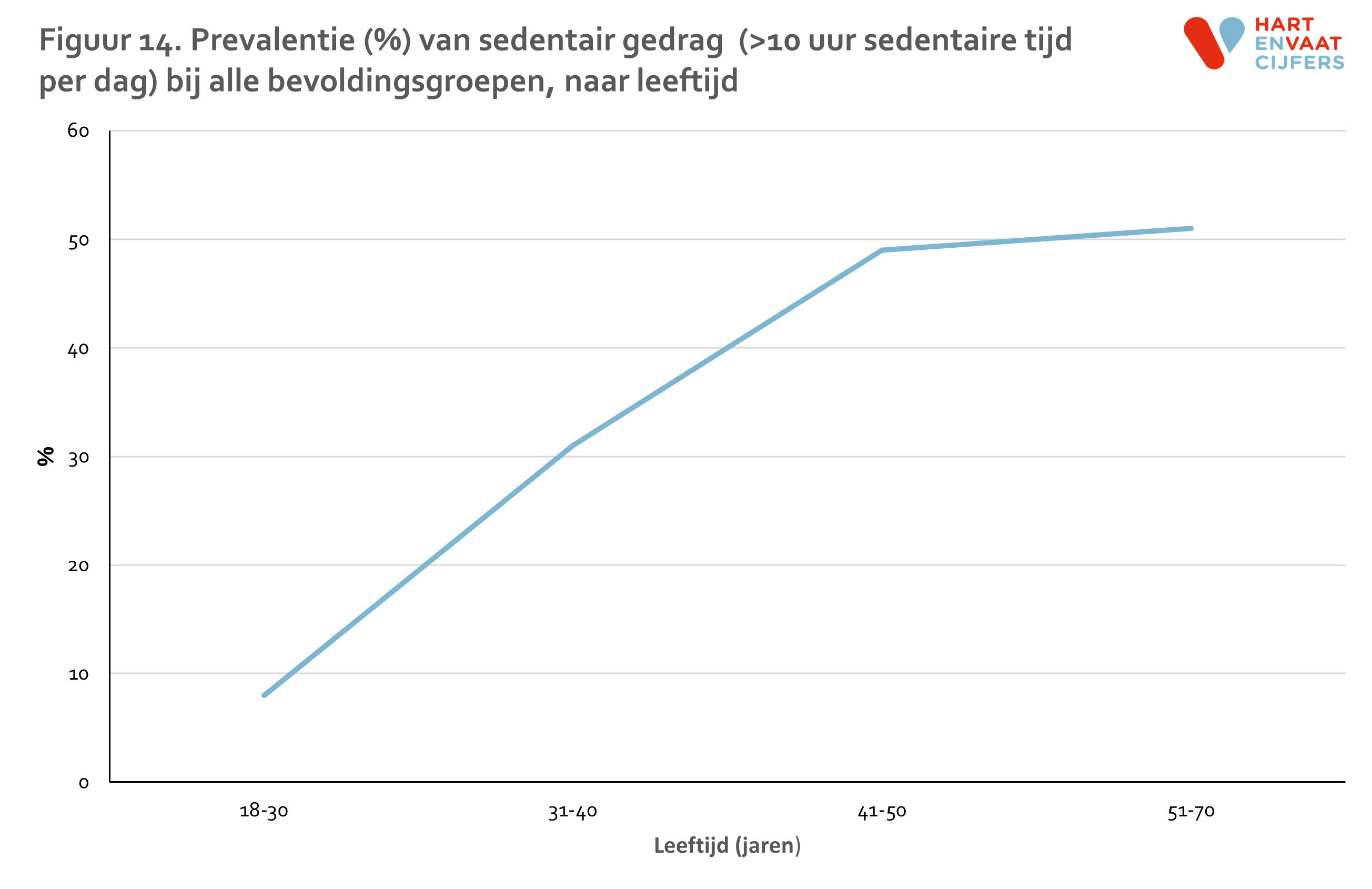
De sedentaire tijd onder Creoolse Surinamers is met 10,4 uur per dag het hoogst en met 9,5 uur per dag het laagst onder de Turkse en Marokkaanse groepen, na correctie voor geslacht en leeftijd (figuur 13). Deze verschillen tussen bevolkingsgroepen zijn echter niet statistisch significant. Wat betreft sedentaire tijd en sedentair gedrag zien we geen verschillen tussen mannen en vrouwen. Sedentaire tijd en sedentair gedrag nemen toe met de leeftijd. De prevalentie van sedentair gedrag neem toe van minder van 10% onder 18-30 jarigen tot meer dan 50% onder 51-70 jarigen (figuur 14).
Het is belangrijk te realiseren dat er onderscheid wordt gemaakt tussen tijd waarin iemand lichamelijk inactief is (oftewel niet voldoet aan de richtlijn bewegen) en sedentaire tijd. De laatste is gebaseerd op een veel lager mate van intensiteit. Het komt dus voor dat mensen zowel sedentair gedrag vertonen als ook voldoen aan de norm voor lichamelijke activiteit, of geen sedentair gedrag vertonen maar ook niet lichamelijk actief zijn (tabel 2). Beide factoren kunnen bijdragen aan het cardiovasculair risico.
| Lichamelijke inactiviteit | |||
|---|---|---|---|
| Ja | nee | ||
| Sedentair gedrag | Nee | 9% | 47% |
| Ja | 28% | 16% | |
Voeding
De gegevens over voeding zijn binnen het HELIUS onderzoek verzameld in een subgroep van circa 5000 deelnemers, met behulp van speciaal ontwikkelde, etniciteit-specifieke voedselfrequentie vragenlijsten.17 Ook hier geldt dat we geen resultaten voor Ghanezen kunnen rapporteren, omdat zij in dit deelonderzoek niet zijn meegenomen.
Richtlijn goede voeding
De richtlijnen voor de inname van fruit, groenten en verzadigd vet zijn op basis van de Richtlijnen Goede Voeding van 2015: ≥ 250 gram groenten per dag, ≥ 200 gram fruit per dag, < 10% energie inname verzadigd vetzuren.
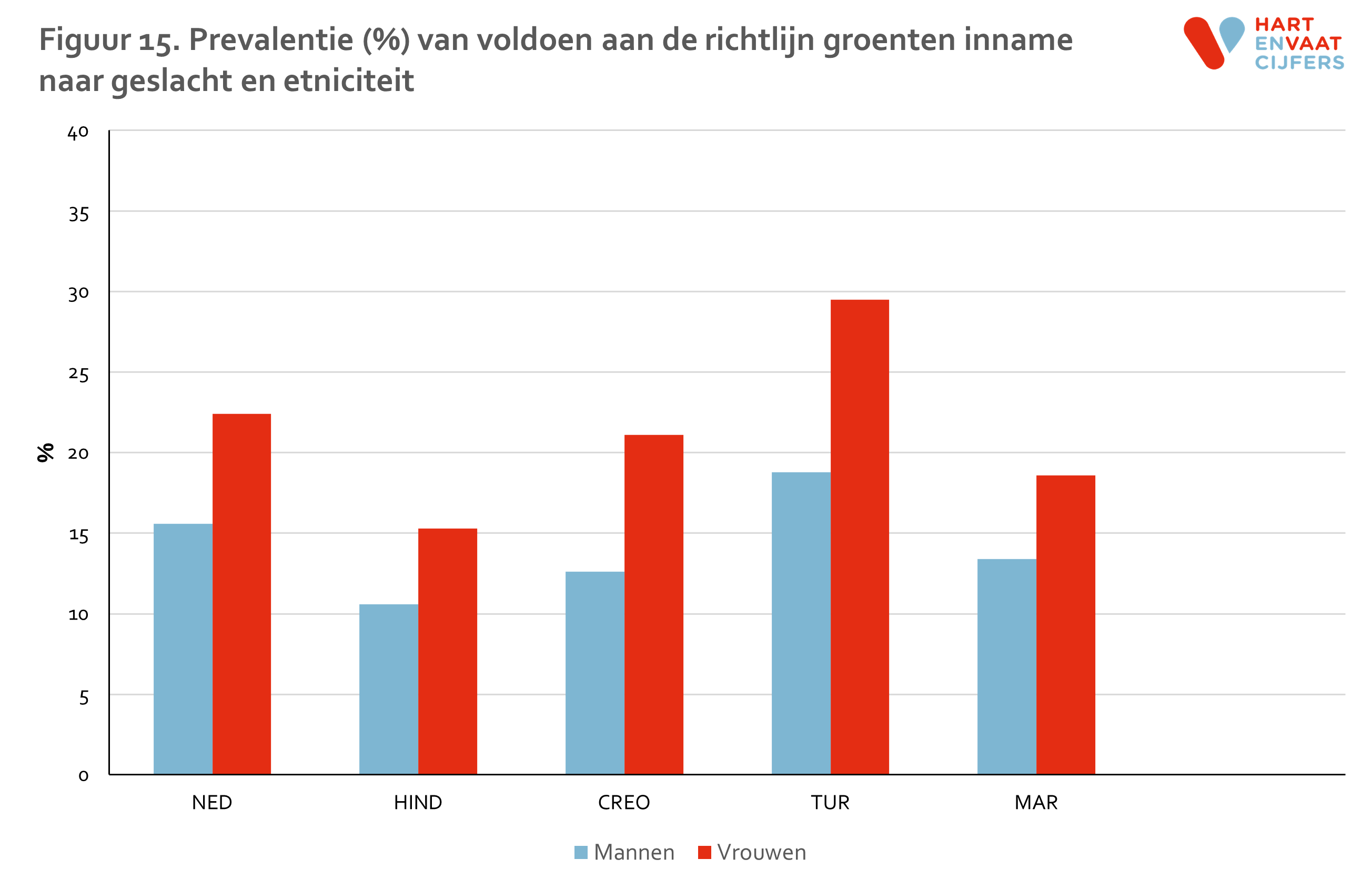
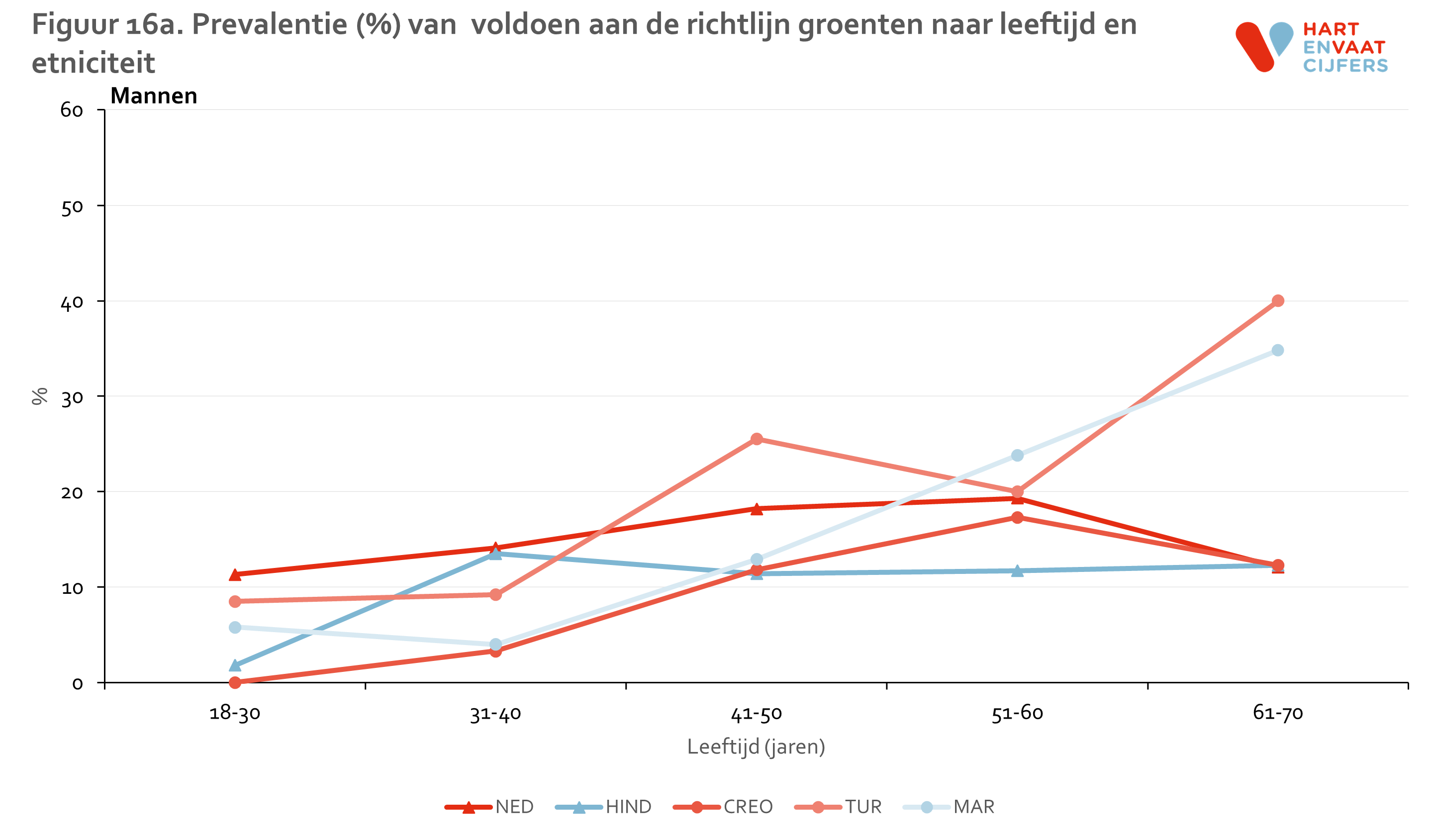
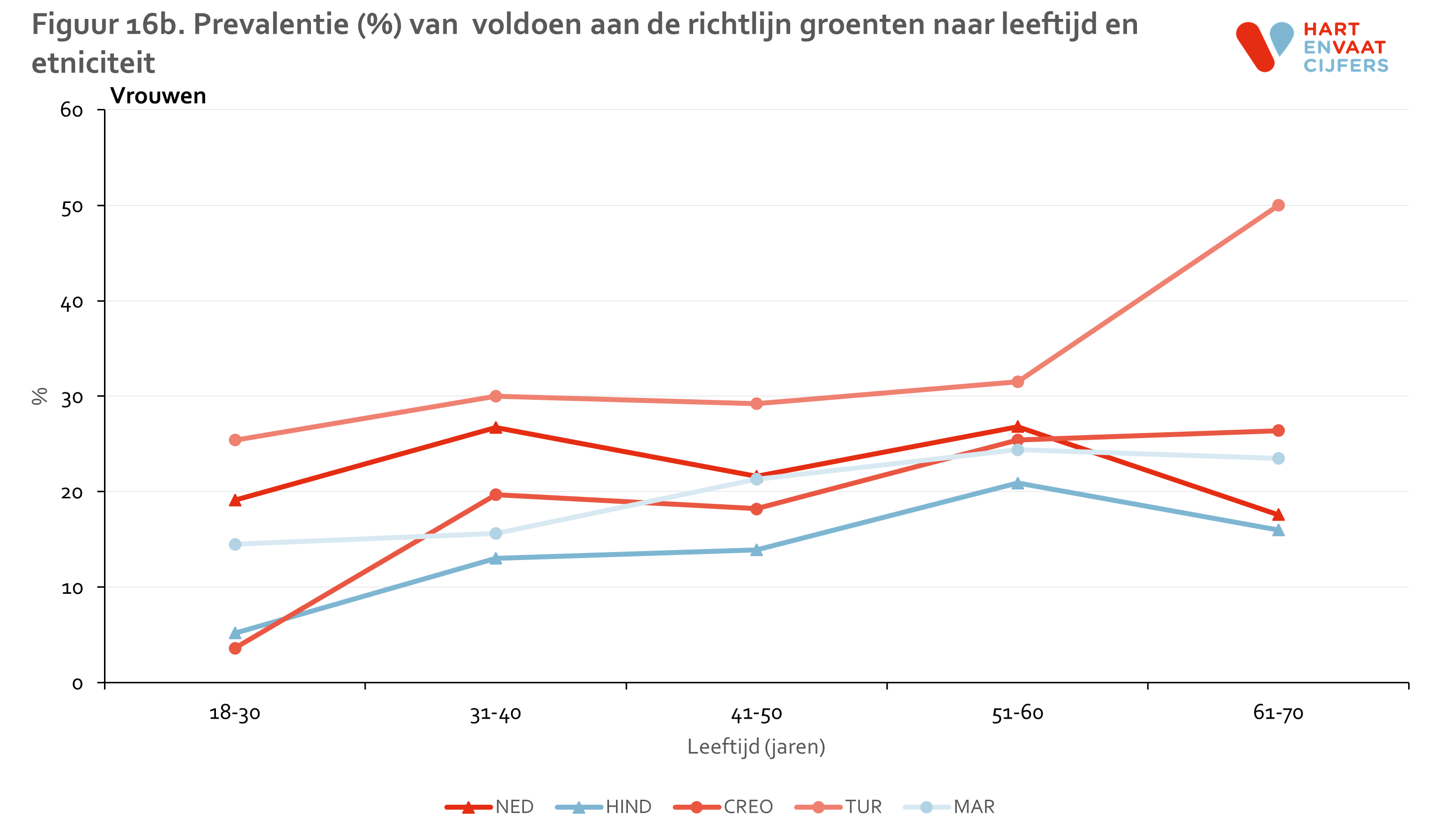
Niet meer dan 20% van mannen en 30% van de vrouwen eet voldoende groenten volgens de richtlijn. Er zijn verschillen tussen bevolkingsgroepen in het voldoen aan de richtlijnen voor het eten van groenten, waarbij Hindoestaanse Surinamers het minst en Turken het vaakst voldoen aan de richtlijn (figuur 15). Er lijkt een trend te zijn dat oudere mensen vaker aan de richtlijn voor het eten van groenten voldoen dan jongere mensen (figuur 16). Met name Marokkaanse vrouwen voldoen consistent vaker aan de richtlijn voor groenten.
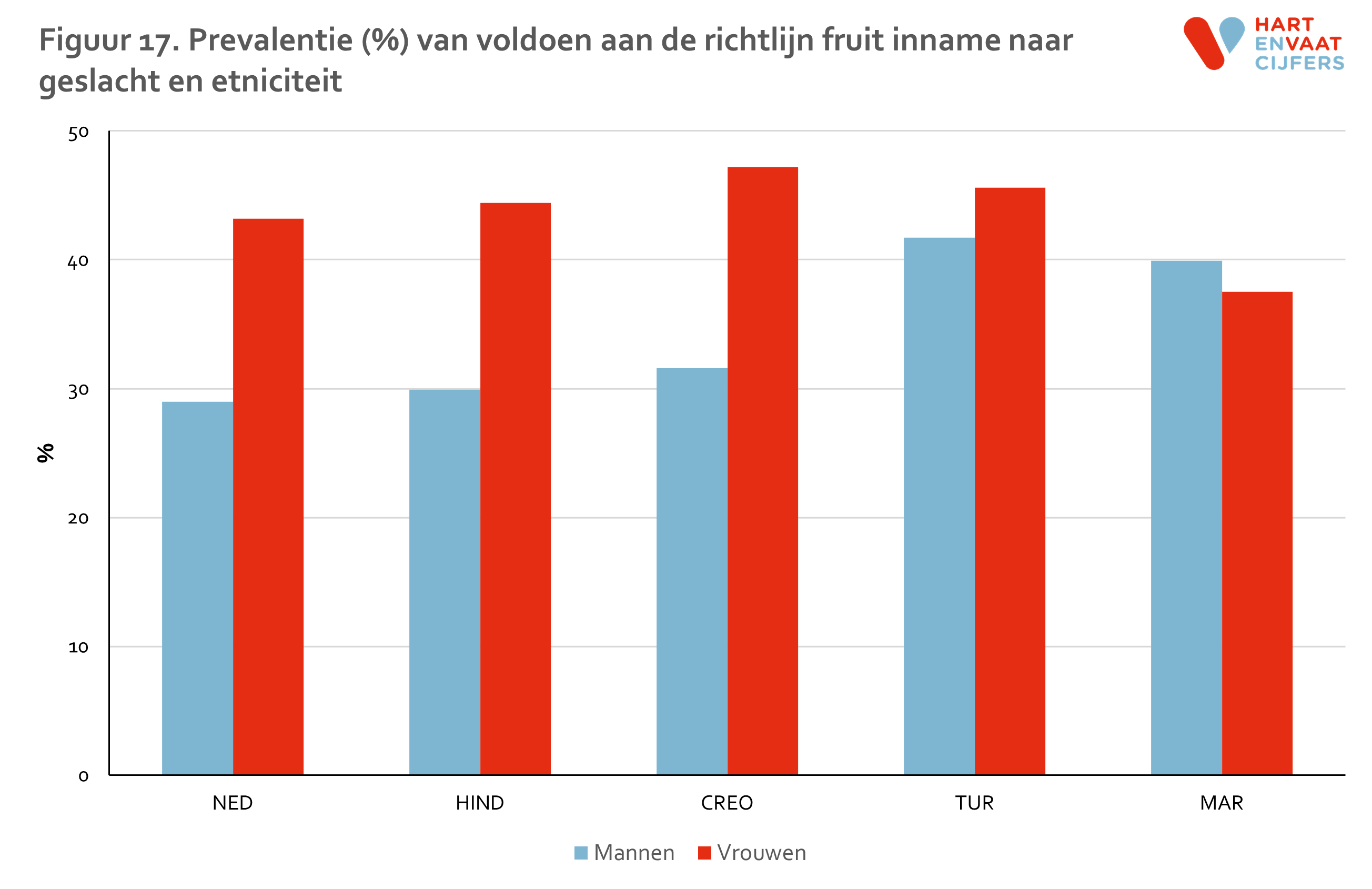
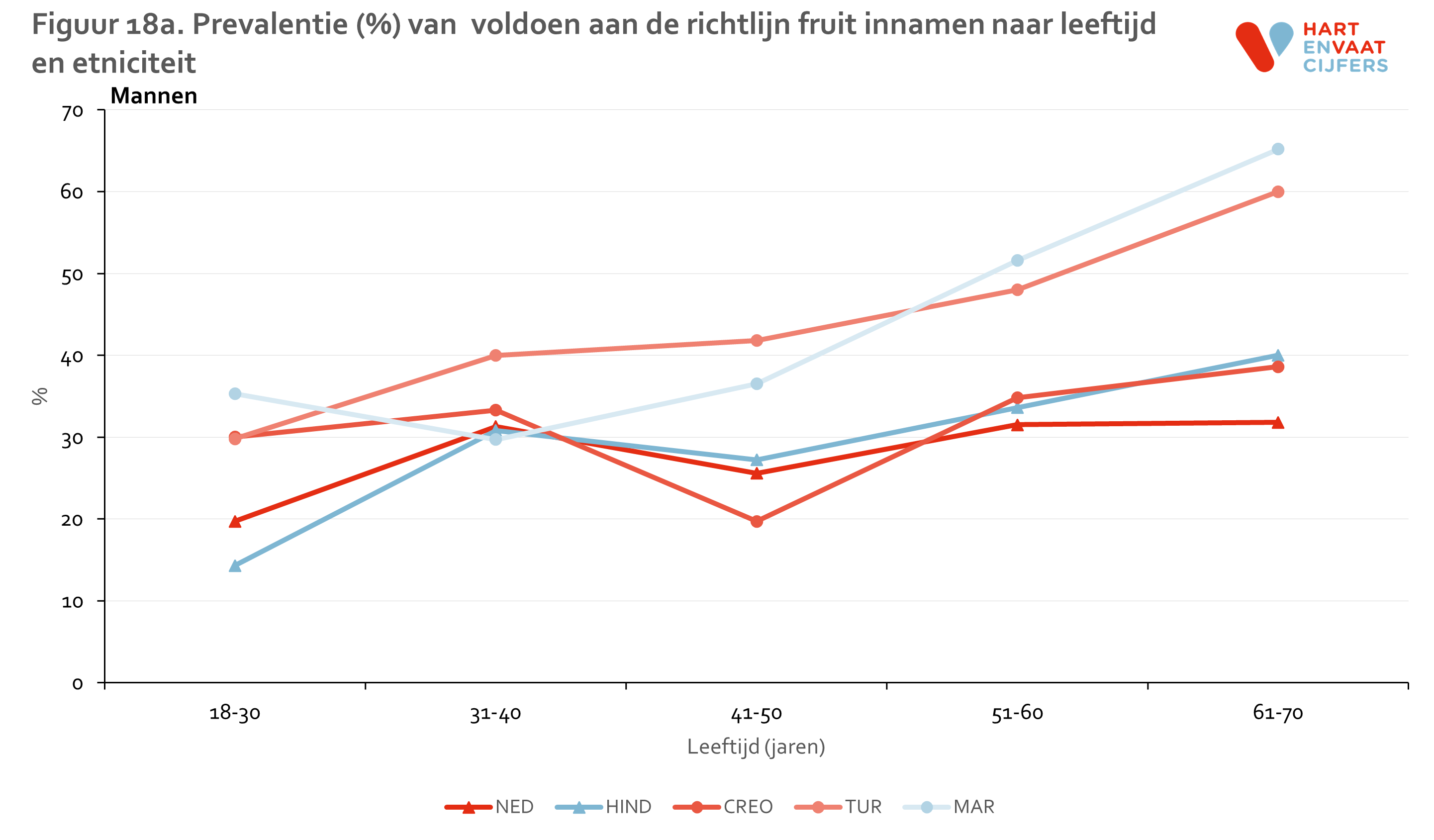
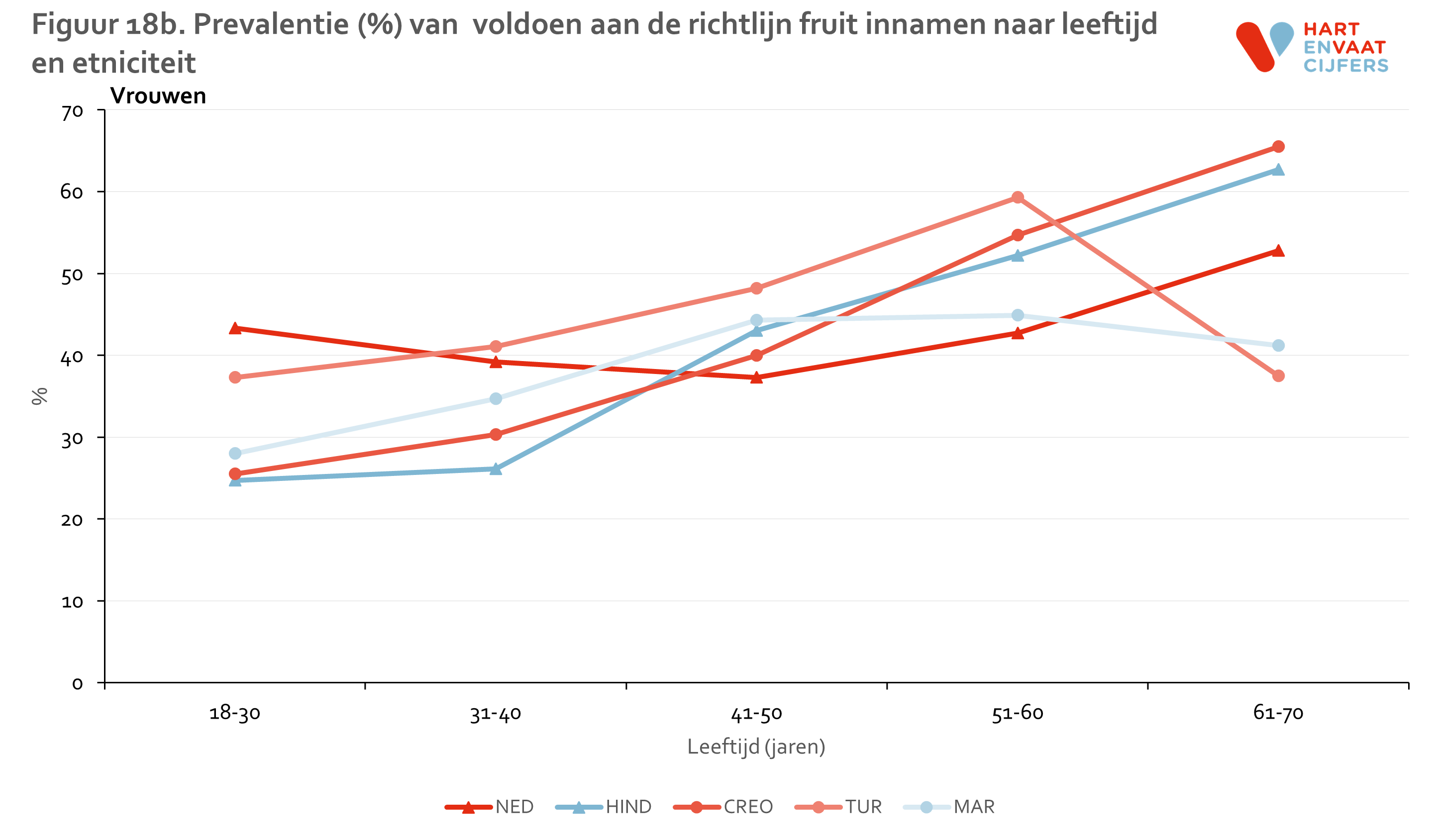
Het percentage van mensen dat voldoet aan de richtlijn voor fruit inname ligt iets hoger dan voor groenten, namelijk 30-50% (figuur 17). De verschillen tussen bevolkingsgroepen zijn relatief klein. Alleen Turkse en Marokkaanse mannen lijken consistent vaker aan de fruit richtlijn te voldoen, maar dit geldt niet voor de Marokkaanse vrouwen (figuur 18). Ook voor fruit inname zien we de trend dat oudere mensen vaker voldoen aan de richtlijn dan jongere mensen, in alle bevolkingsgroepen.
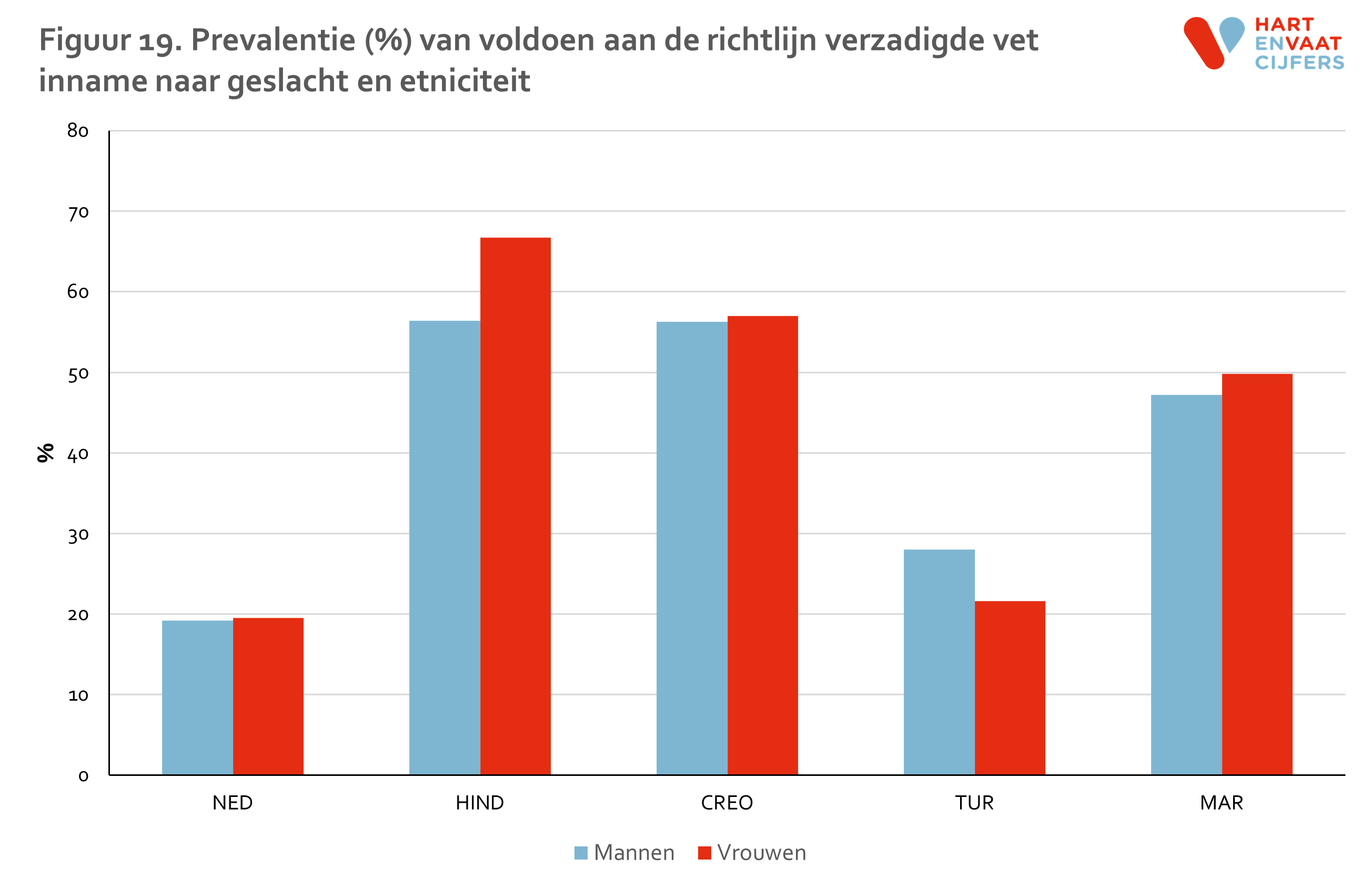
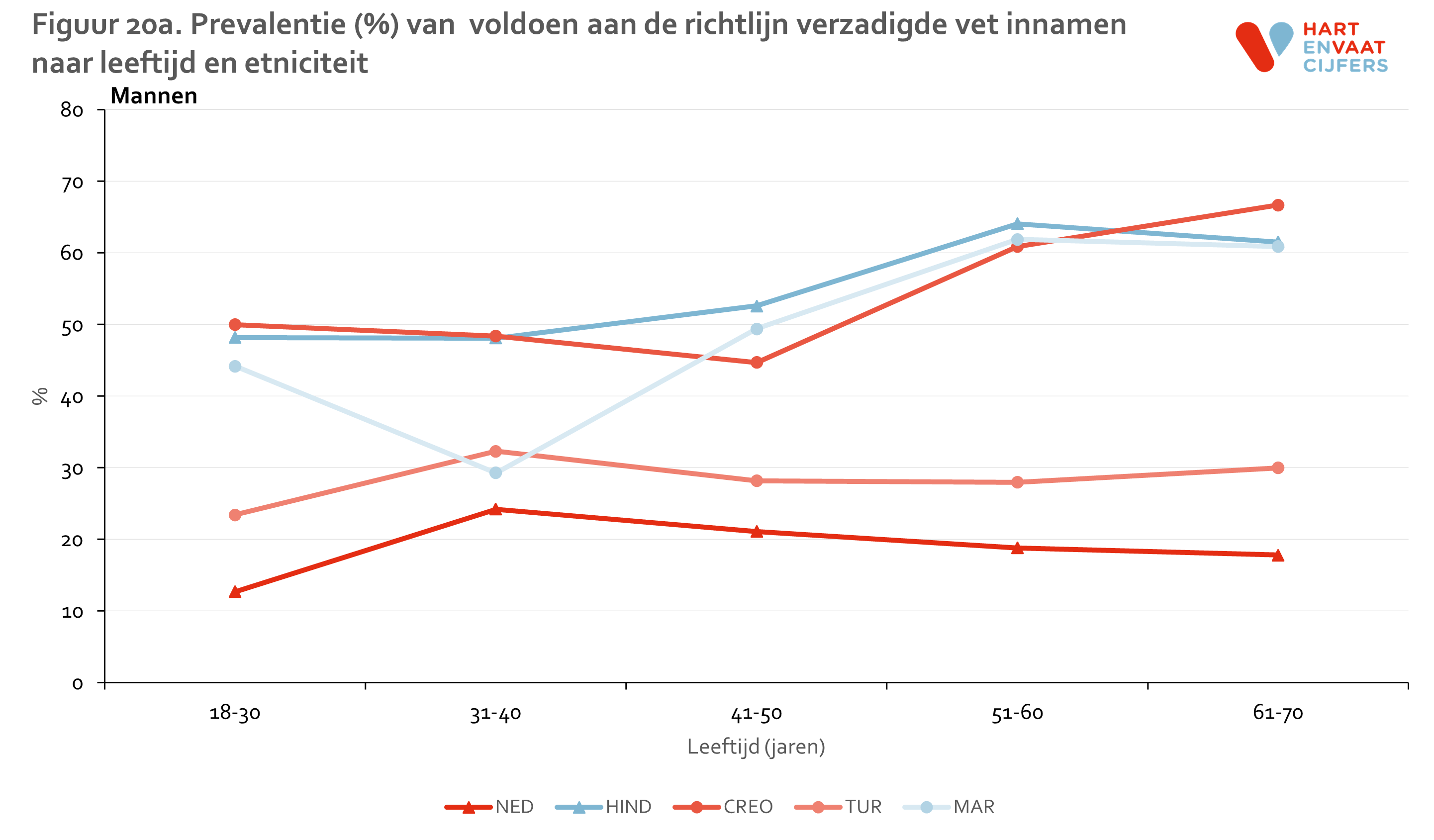
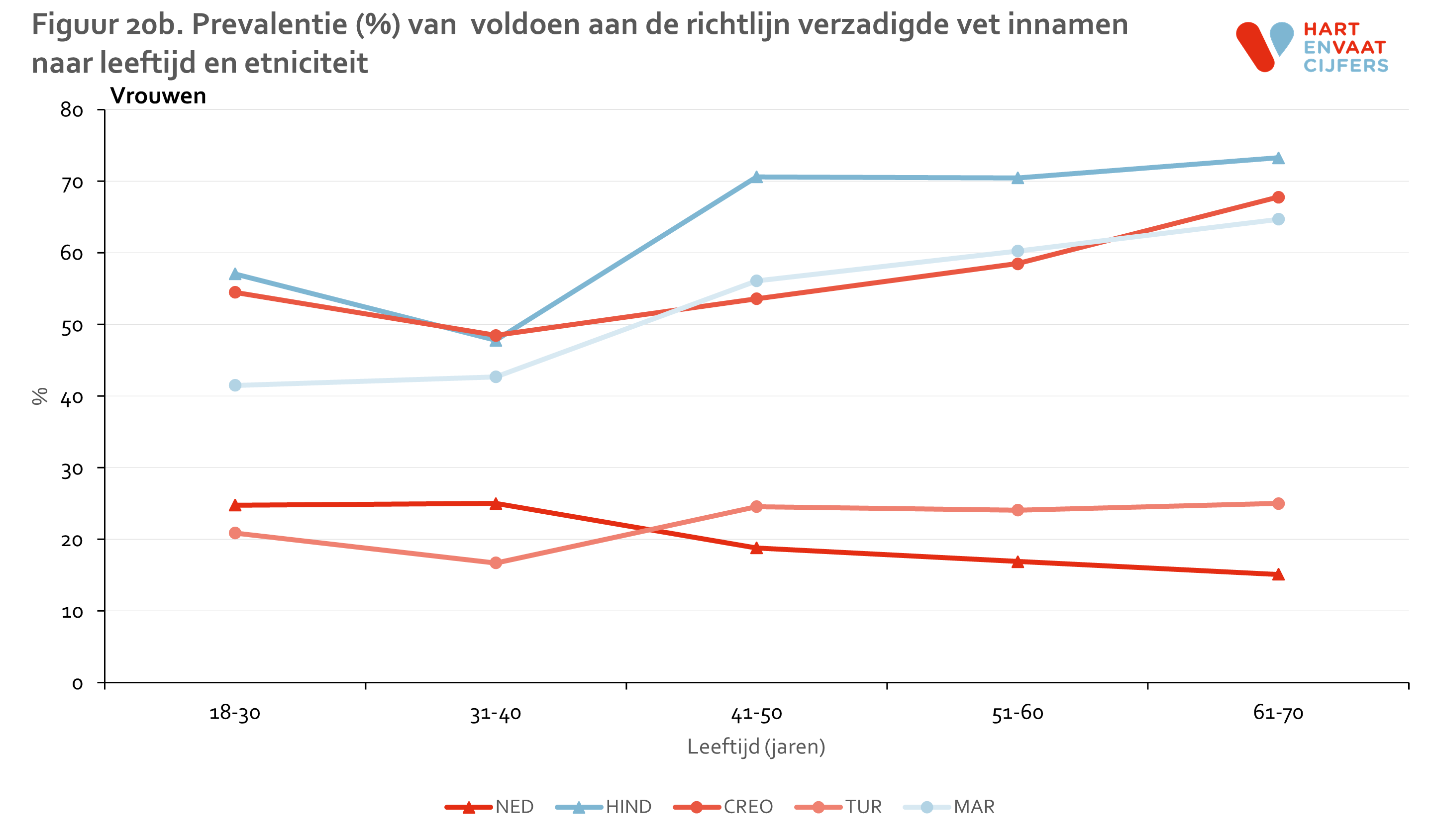
De inname van verzadigd vet is het meest ongunstig bij de Nederlandse mannen en vrouwen: slechts 20% bereikt de norm, gevolgd door de Turkse mannen en vrouwen (20-30%). Dit percentage ligt een stuk hoger bij de Creoolse en Hindoestaanse Surinamers en de Marokkanen (ca 60%) (figuur 19). Deze verschillen tussen bevolkingsgroepen zijn zichtbaar in alle leeftijdsgroepen (figuur 20). Voor de drie bevolkingsgroepen die het vaakst voldoen aan de richtlijn geldt dat oudere groepen vaker aan de richtlijn voldoen dan jongere groepen.
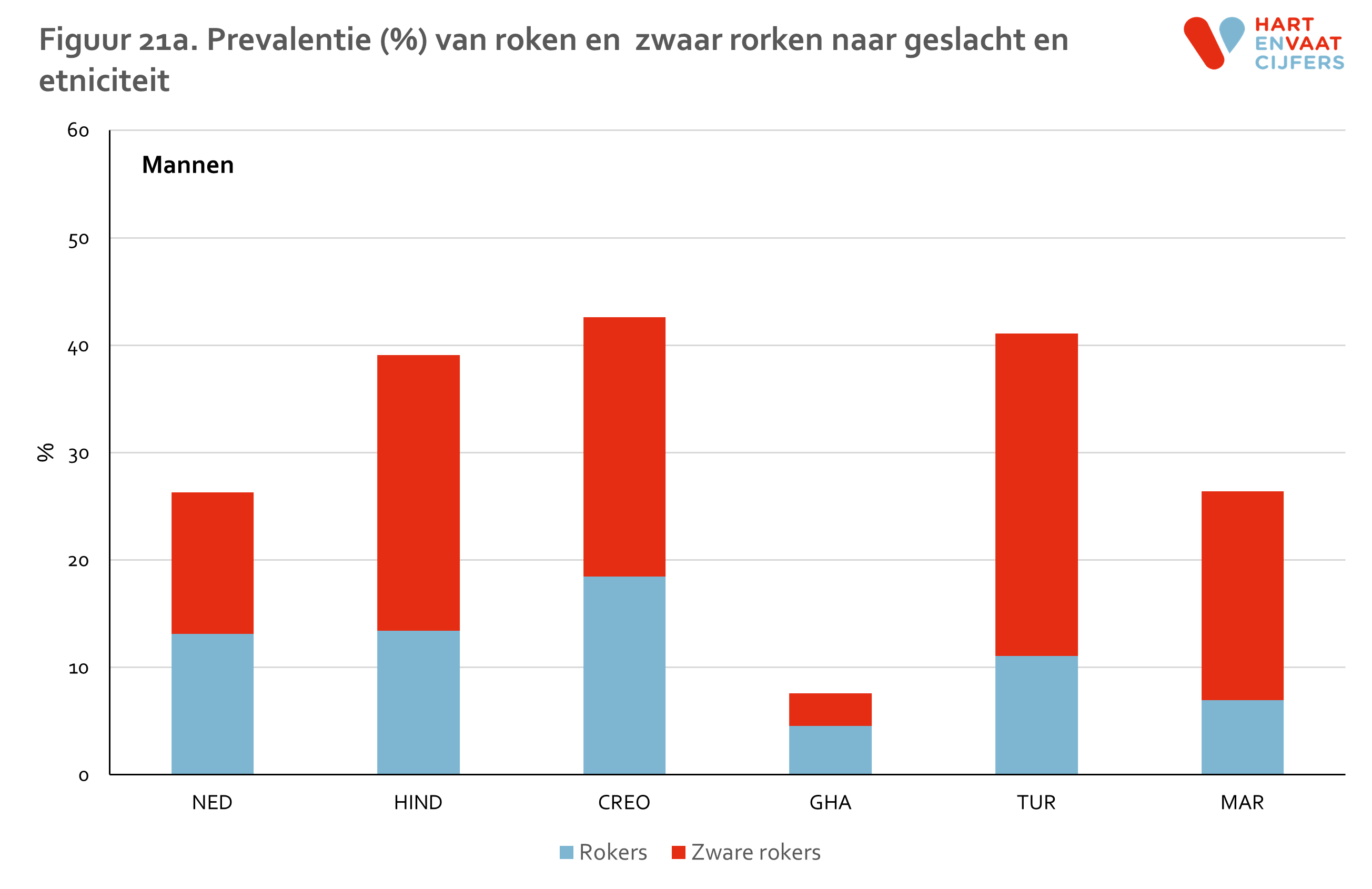
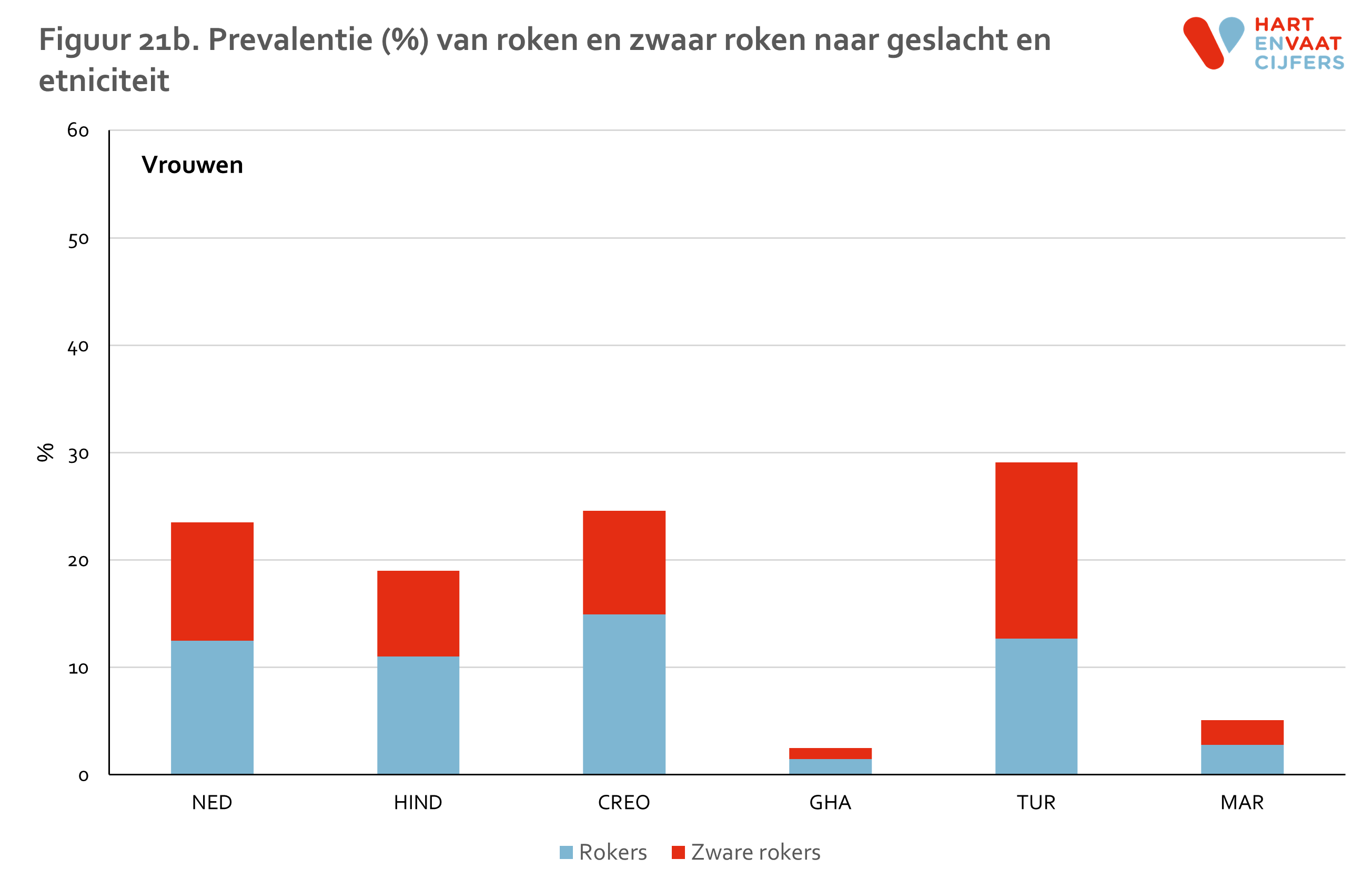
Roken
Een roker is iemand die sigaretten, sigaren of pijptabak rookt. Een roker is een zware roker indien deze 10 of meer sigaretten per dag rookt. (Indien men sigaren of pijptabak rookt is de hoeveelheid tabak omgerekend naar de hoeveelheid in sigaretten per dag. Het roken van een sigaar telt als 3 sigaretten en een pakje pijptabak telt als 62,5 sigaretten)
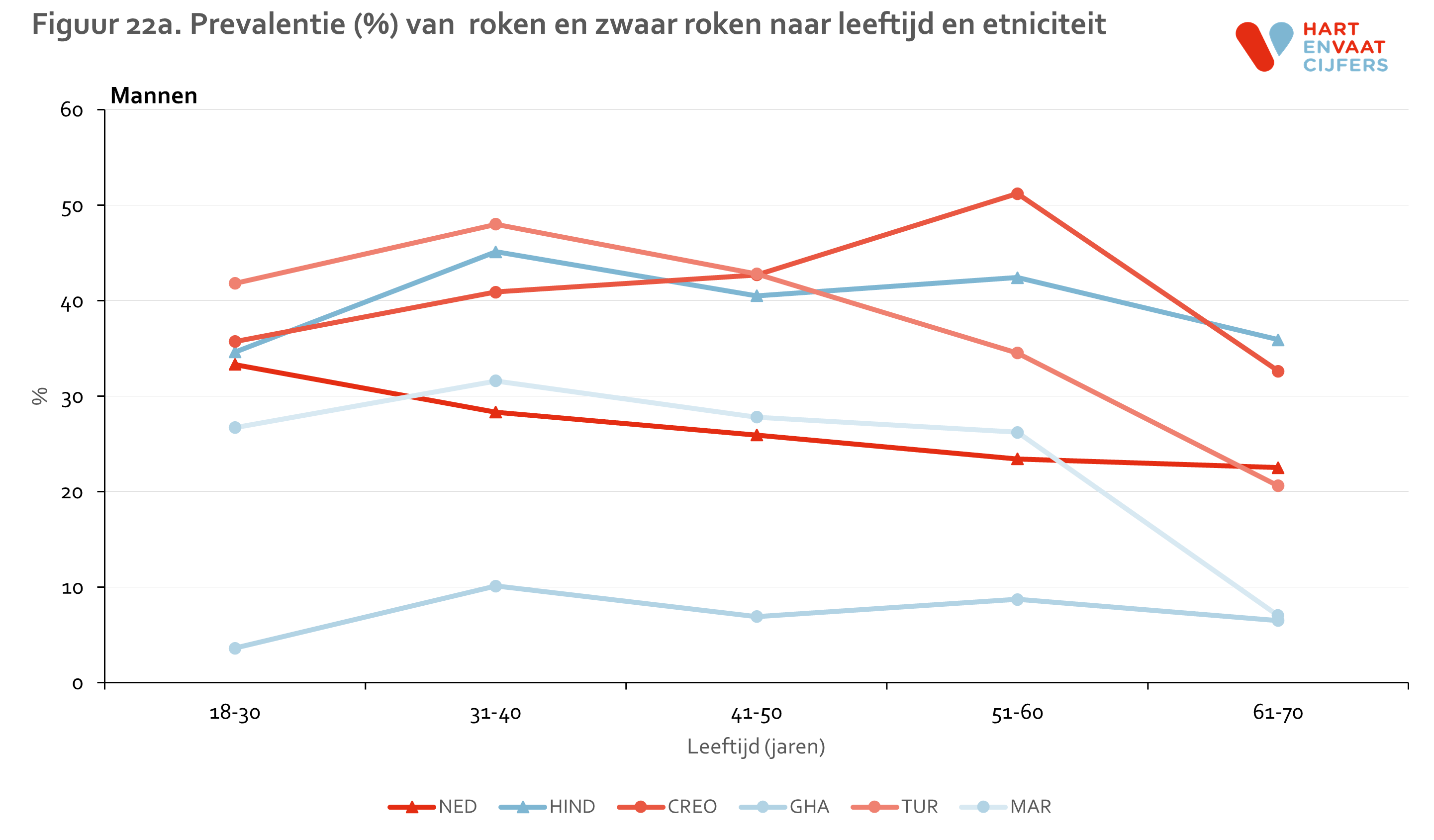
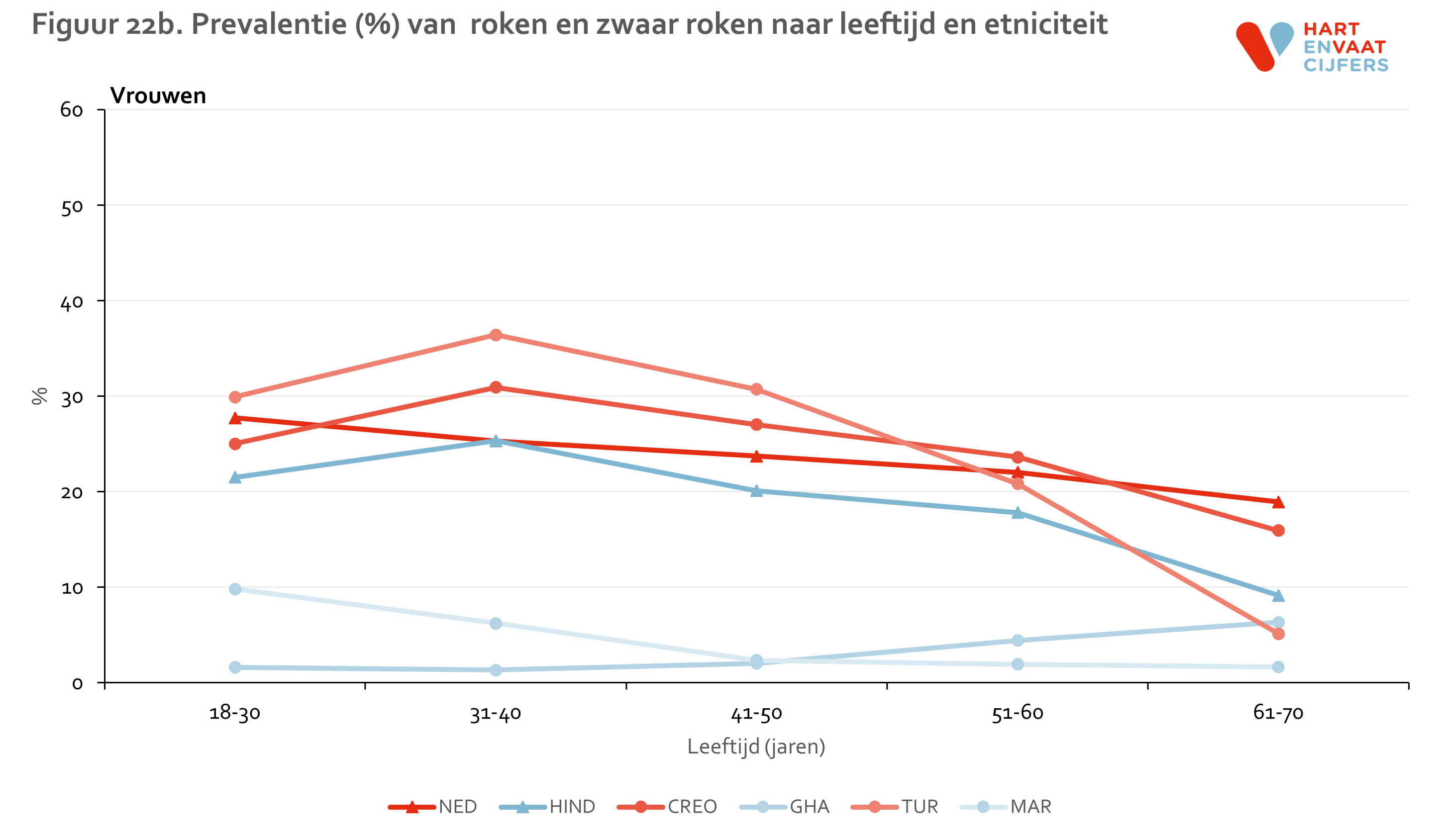
Ongeveer een kwart van de Nederlandse en Marokkaanse mannen rookt. Dit percentage is hoger onder Turkse, Creoolse en Hindoestaanse mannen (rond 42%), en veel lager bij Ghanese mannen (8%) (figuur 21). Hetzelfde patroon bestaat in het percentage zware rokers. Bij vrouwen is het percentage rokers het hoogst bij Turken (29%), onder Creolen en Hindoestanen ongeveer even hoog als bij Nederlanders (19-24%), en laag bij zowel Marokkanen (5%) als Ghanezen (3%). Ongeveer dezelfde verschillen bestaan in alle leeftijdsgroepen, behalve dat roken bij oudere Turken en Marokkanen veel minder frequent voorkomt dan bij jongeren (figuur 22)
Volgens de acculturatietheorie zou de prevalentie van een gedrag als roken geleidelijk convergeren naar het niveau van de autochtone bevolking. Maar deze verwachting vindt weinig steun in resultaten van eerdere Nederlandse studies. Dit geldt ook voor de HELIUS studie. Het percentage rokers onder Ghanezen en Marokkanen is niet alleen laag in de eerste generatie, maar ook in de tweede generatie.18 Binnen de eerste generatie is er geen aantoonbaar verschil in de prevalentie van roken tussen mensen die langer dan 30 jaar in Nederland wonen, en degenen die korter in Nederland verblijven (nog niet gepubliceerde data).
Een belangrijke vraag is of de verschillen in roken kunnen worden toegeschreven aan verschillen in sociaaleconomische status. Voor mannen geldt dit ten dele. Dat roken bij Turkse, Creoolse en Hindoestaanse mannen meer voorkomt dan bij Nederlandse mannen, kan voor ongeveer de helft worden toegeschreven aan hun lagere sociaaleconomische status. Bij vrouwen geldt het omgekeerde: als we corrigeren voor verschillen in sociaaleconomische status, dan worden de verschillen markanter. Bij Turkse vrouwen is het roken dan weliswaar even frequent als bij Nederlandse vrouwen, maar bij vrouwen uit andere minderheidsgroepen blijkt roken dan veel minder vaak voor te komen.
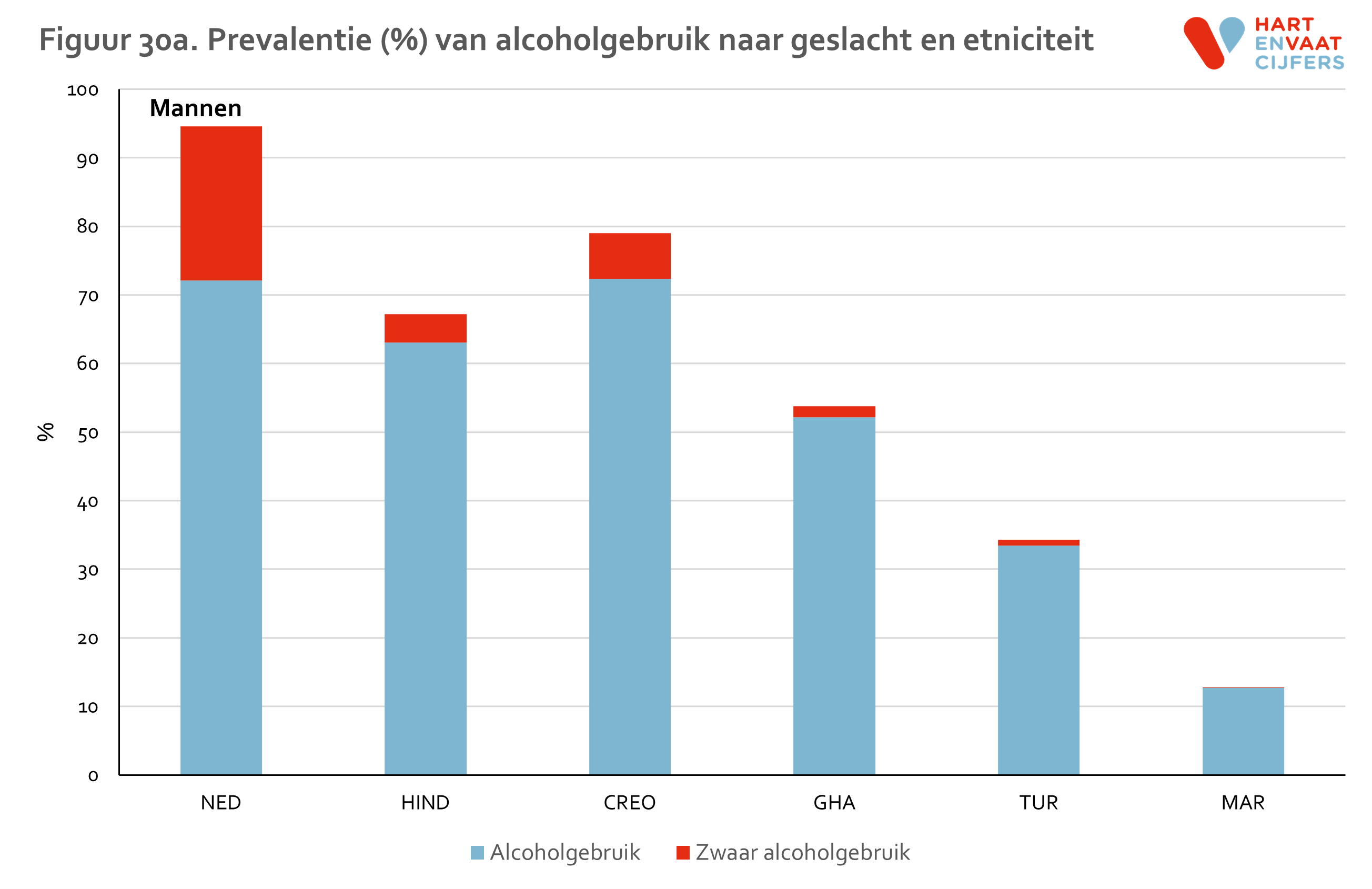
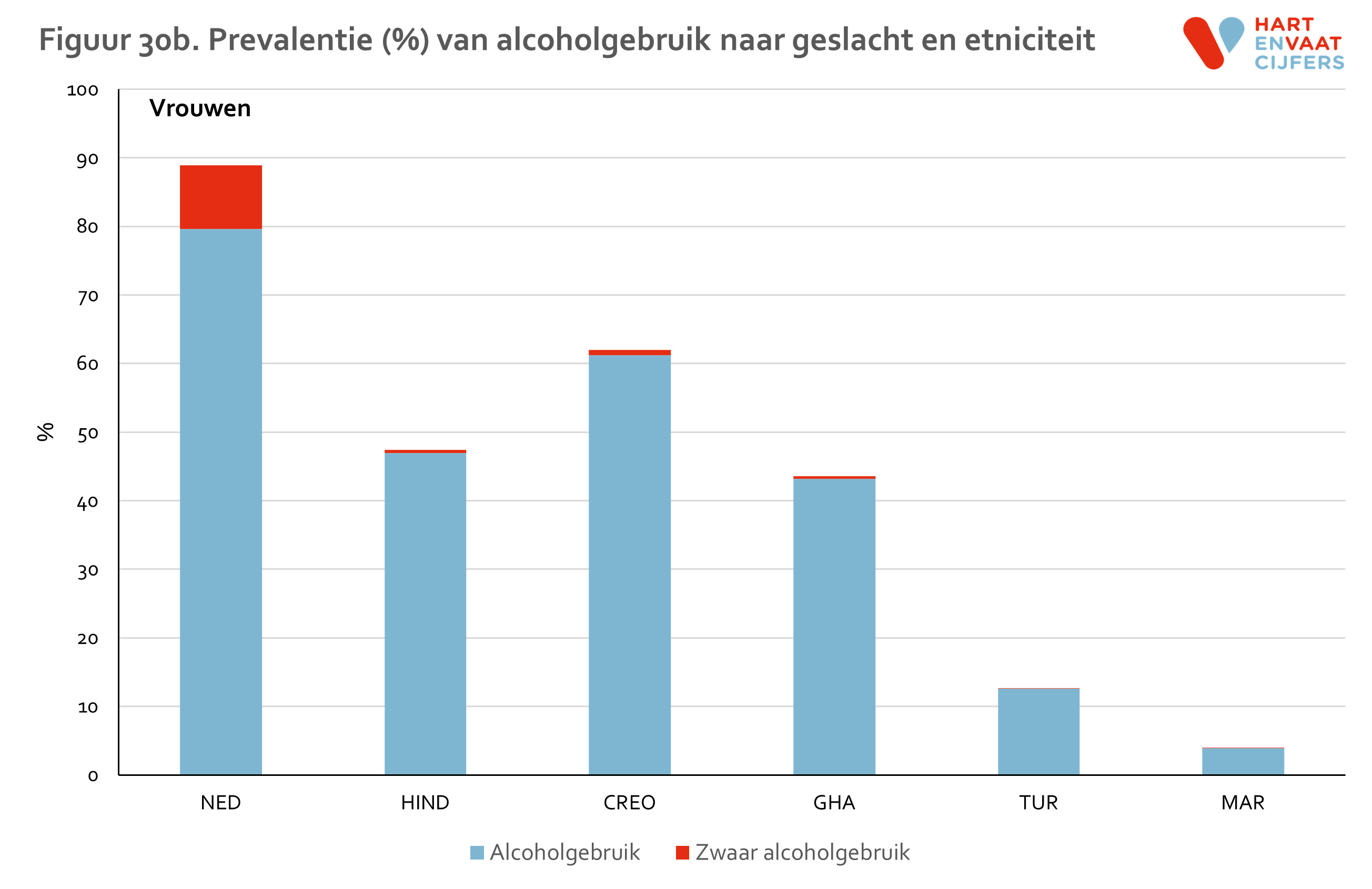
Alcoholgebruik
We spreken van alcoholgebruik wanneer iemand alcoholhoudende drank heeft gedronken in de afgelopen 12 maanden. We spreken van zwaar alcoholgebruik indien iemand minstens 3 glazen alcoholhoudende drank drinkt op ten minste 4 dagen per week.
Vergeleken met de Nederlanders, is het percentage alcoholgebruik onder mannen lager bij alle migrantengroepen, en vooral bij Turken en Marokkanen (figuur 30) wat te maken zou kunnen hebben het geloof. Dezelfde verschillen zijn zichtbaar bij vrouwen.
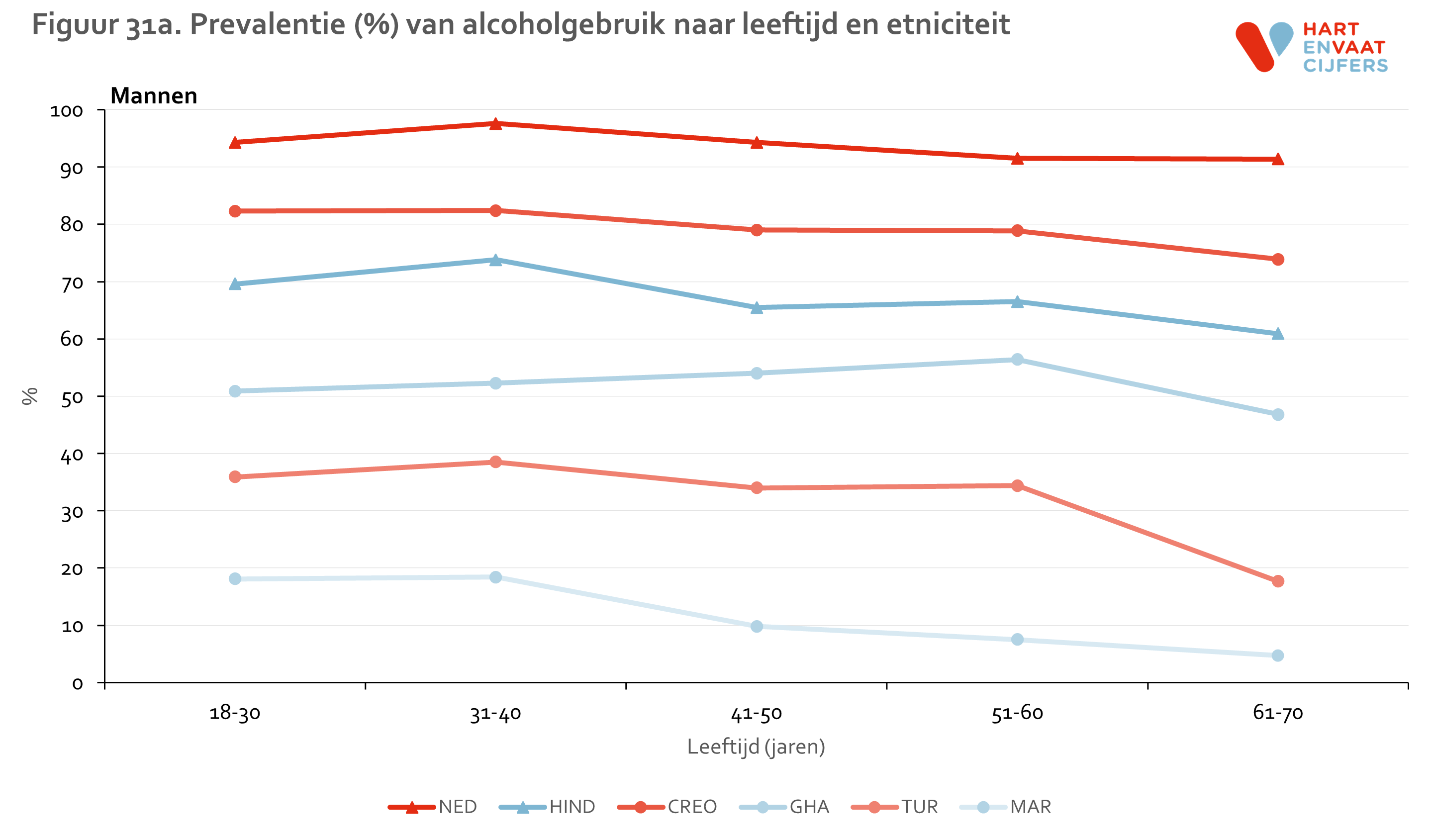
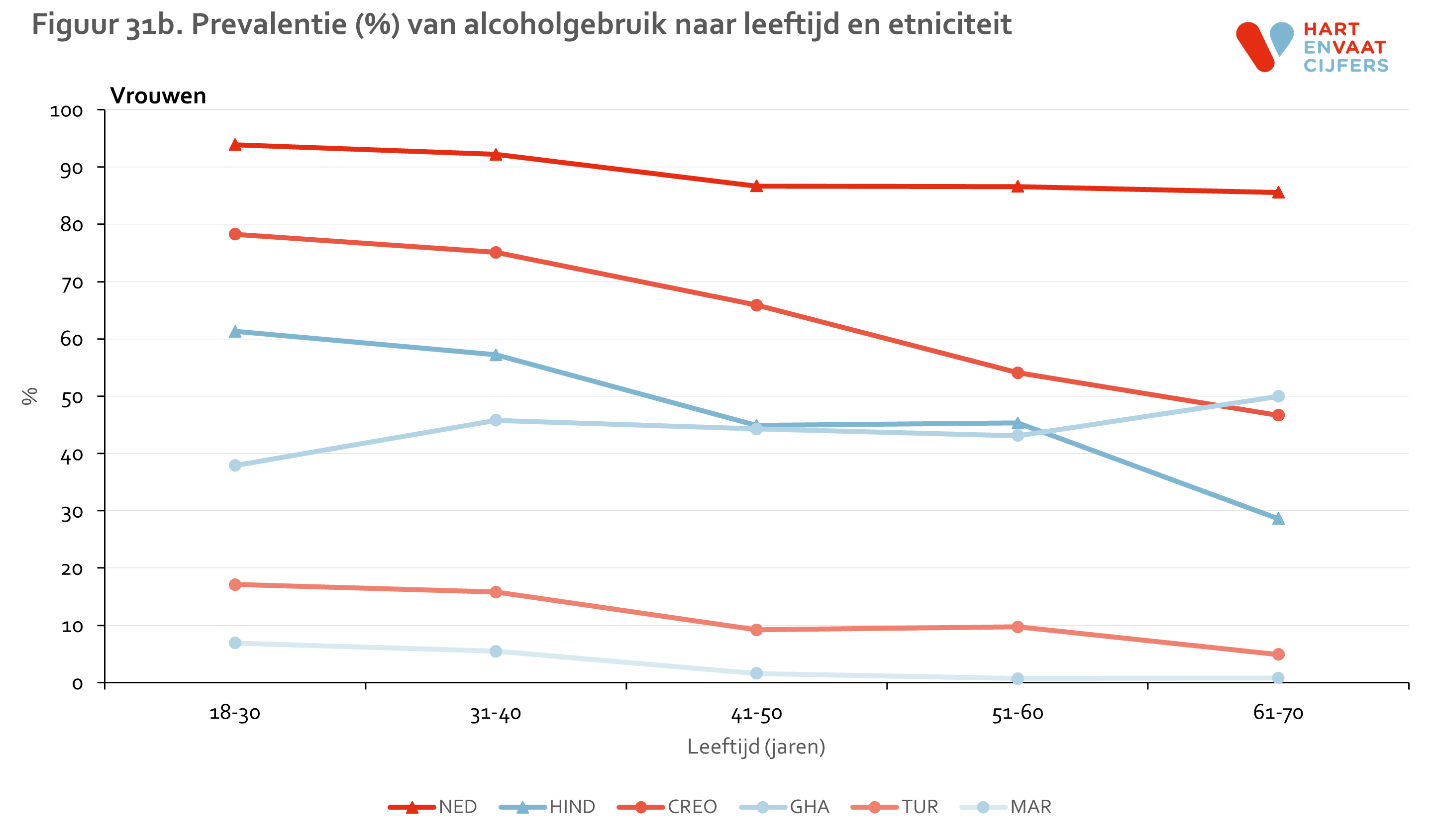
Verschillen tussen bevolkingsgroepen zijn vooral markant in het percentage zwaar alcoholgebruik. Dezelfde patronen zijn zichtbaar op alle leeftijden, zij het dat bij vrouwen de verschillen vooral groot zijn op oudere leeftijd (figuur 31).
Van Nederlanders die alcohol drinken, heeft 28% tekenen van alcoholverslaving (gemeten middels de AUDIT vragenlijst). Dit percentage is ongeveer even hoog bij Marokkanen (32%) maar lager onder de andere groepen (10 tot 18%). 20
Kort slapen
Kort slapen is gedefinieerd als minder dan 7 uur per nacht slapen. 21
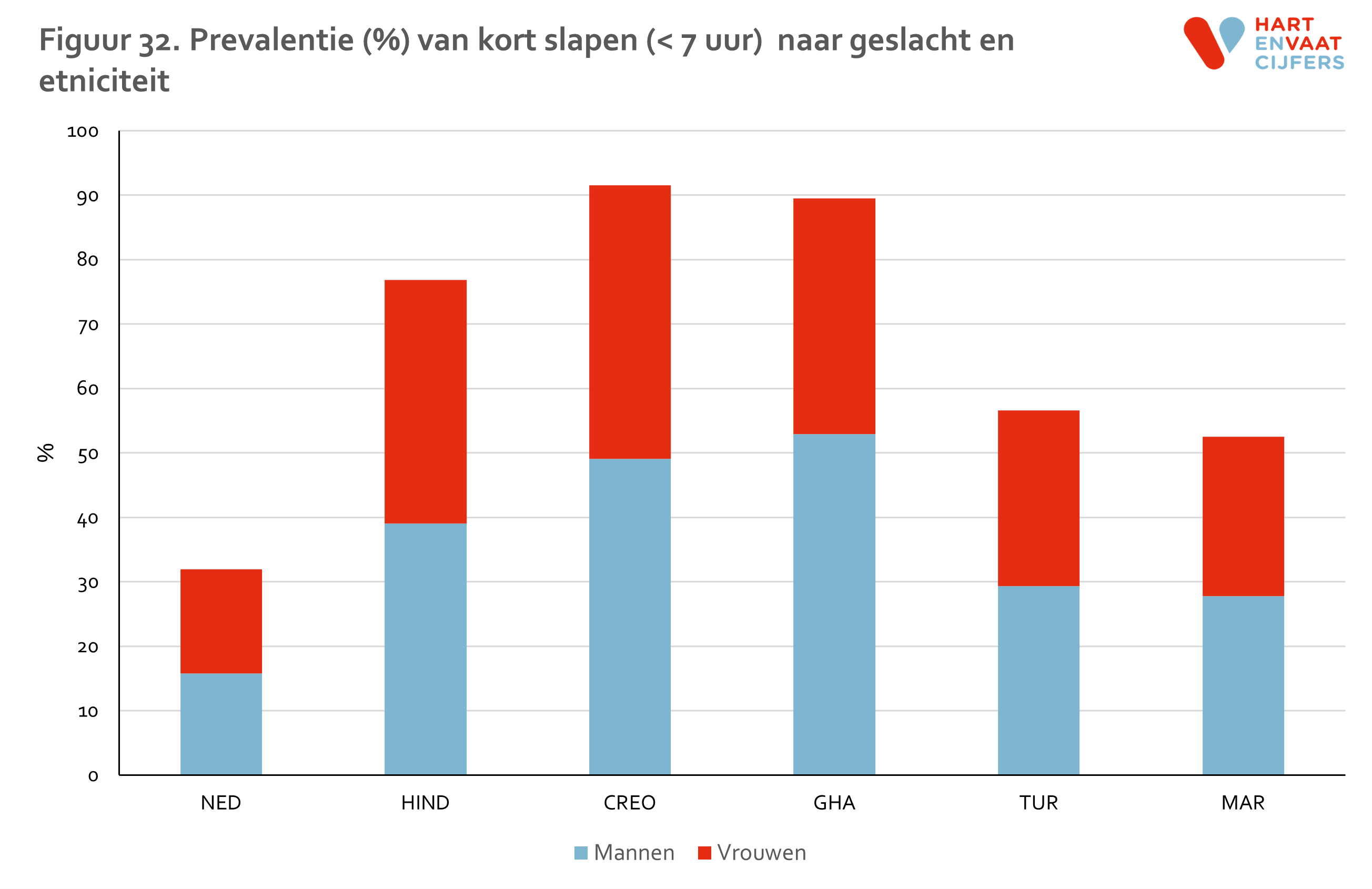
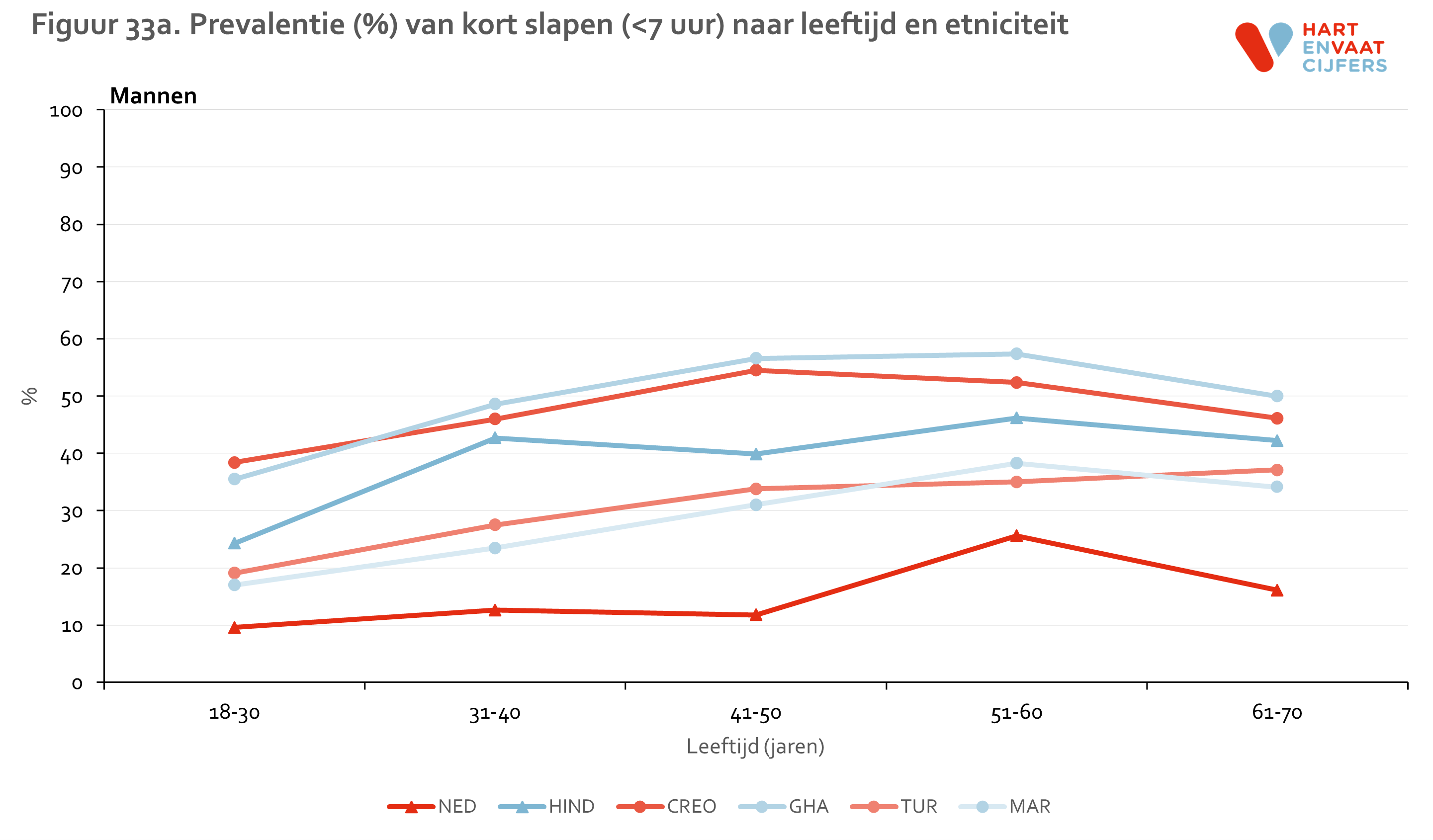
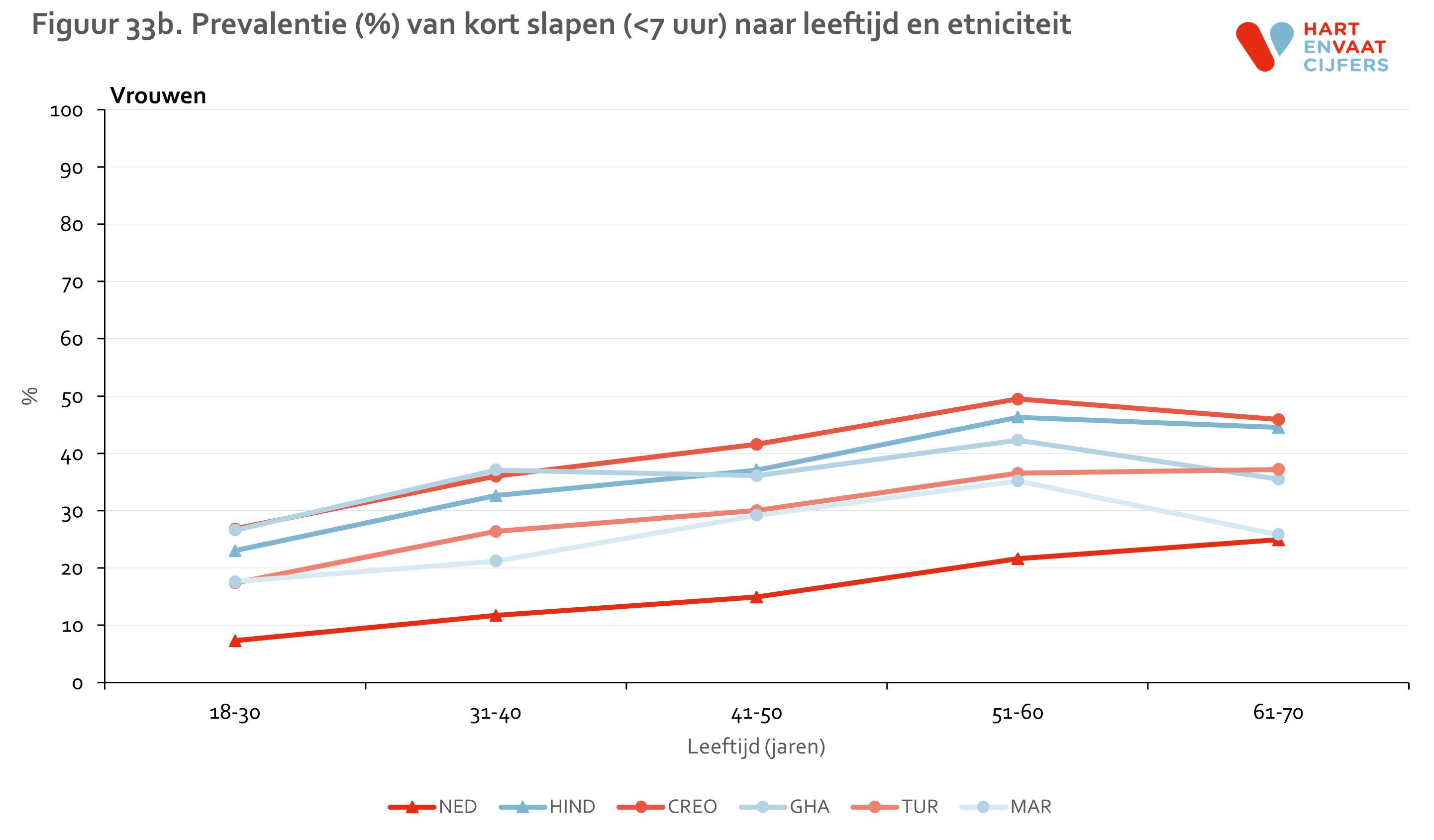
Uit eerder onderzoek is naar voren gekomen dat kort slapen, dat wil zeggen minder dan 7 uur per nacht, gerelateerd is aan een hoger cardiovasculair risico.22 Daarom hebben we ook onderzocht of deze risicofactor verschilt tussen de verschillende bevolkingsgroepen. Ongeveer 16% van de Nederlandse mannen en vrouwen geeft aan minder dan 7 uur te slapen. We zien, zowel onder mannen als vrouwen, dat andere bevolkingsgroepen 1,5 tot 3,3 keer zo vaak kort slapen. Dit varieert van 25% onder Marokkaanse vrouwen tot 53% onder Ghanese mannen (figuur 32). Deze verschillen werden niet verklaard door etnische verschillen in leeftijd of sociaaleconomische status.23 De verschillen in kort slapen tussen de bevolkingsgroepen lijken te bestaan op alle leeftijden (figuur 33). Binnen de leeftijdsgroepen zien we geen consistente verschillen tussen de 1e en 2e generatie migranten.
Leefstijl- en risicofactoren bij patiënten met hart- en vaatziekten
Onder de ruim 22 duizend deelnemers aan het HELIUS onderzoek waren er ruim duizend personen (5%) die aangaven dat zij een voorgeschiedenis hadden met hart- of vaatziekten (een hartinfarct, beroerte of een coronaire en perifere dotterbehandeling of bypass chirurgie). Uitgaande van de streefwaarden die in Europese richtlijnen werden gehanteerd ten tijde van het onderzoek (European Society of Cardiology 2012), waren onder deze patiënten veel risicofactoren voor atherosclerose niet voldoende behandeld. Dit gold voor alle bevolkingsgroepen.19 Zo was bij 31% van de patiënten de systolische bloeddruk boven 140 mmHg. Bij 58% van de patiënten was het LDL boven 2,5 mmol/l. Bij 76% van de patiënten was de BMI boven 25 kg/m2, en 33% van hen rookte. Zelf gerapporteerde lichaamsbeweging was voldoende bij 46% van de patiënten. Voor de meeste risicofactoren vonden we verschillen tussen bevolkingsgroepen, waarbij de migrantengroepen soms vaker en soms minder vaak voldoende behandeld waren. Gemiddeld waren 3 van de 6 risicofactoren niet op streefwaarde. Ten aanzien van preventieve medicatie vonden we dat 46% van de patiënten een antitrombotisch geneesmiddel gebruikte, 48% gebruikte lipidenmedicatie en 55% gebruikte bloeddrukmedicatie.
Deze bevindingen laten zien dat de kwaliteit van preventie onder patiënten met een voorgeschiedenis van hart- en vaatziekten te wensen overlaat. Het lijkt daarom zinvol eerst maatregelen te nemen die de zorg voor de hele populatie verbeteren, ongeacht herkomst.
Samenvatting en conclusie
Voor alle onderzochte migrantengroepen in de HELIUS studie wordt er over het algemeen een ongunstiger risicoprofiel voor hart- en vaatziekten gevonden ten opzichte van de mensen van Nederlandse herkomst (tabel 3). Enkele duidelijke uitzonderingen hierop zijn hypercholesterolemie, alcoholgebruik, en te veel verzadigd vetinname. Dit zijn risicofactoren die juist meer voorkomen onder de mensen van Nederlandse herkomst.
| Hindoestaanse Surinamers |
Creoolse Surinamers |
Ghanezen | Turken | Marokkanen | |
|---|---|---|---|---|---|
| Hypertensie | ↑ | ↑ | ↑ | ↑ | 0/↑ |
| Diabetes | ↑ | ↑ | ↑ | ↑ | ↑ |
| Hypercholesterolemie | 0/↑ | ↓ | ↓ | ↓ | ↓ |
| Verlaagd HDL | ↑ | 0 / ↑ | 0 | ↑ | ↑ |
| Verhoogd TG | ↑ | ↑ | 0 | ↑ | ↑ |
| Overgewicht | ↑ | ↑ | ↑ | ↑ | ↑ |
| Abdominaal overgewicht | 0 / ↑ | 0 / ↑ | 0 / ↑ | ↑ | ↑ |
| Lichamelijke inactiviteit | ↑ | 0 | nb | 0 | 0 |
| Sedentair gedrag | 0 | ↑ | nb | 0 | 0 |
| Voeding | |||||
| -te weinig groente | ↑ | 0 | nb | ↓ | 0 |
| -te weinig fruit | 0 | 0 | nb | ↓/↑ | ↓/0 |
| -te veel verzadigd vet | ↓ | ↓ | nb | 0 | ↓ |
| Roken | ↑/0 | ↑/0 | ↓ | ↑ | ↑/0 |
| Gebruik van alcohol | ↓ | ↓ | ↓ | ↓ | ↓ |
| Kort slapen | ↑ | ↑ | ↑ | ↑ | ↑ |
0, geen verschil; ↑, hoger dan Nederlanders; ↓ , lager dan in Nederlanders; nb, niet beschikbaar
Verontrustend is dat het ongunstige risicoprofiel in de migrantengroepen ten opzichte van 10 jaar geleden niet beter lijkt te worden. Integendeel zelfs. Terwijl hypertensie in Marokkanen en Turken 10 jaar geleden nog minder vaak leek voor te komen dan bij Nederlanders, heeft er een ongunstige verschuiving plaatsgevonden voor deze migrantengroepen. Als we (waar mogelijk) de 1e en 2e generatie migranten met elkaar vergelijken dan zien we dat de risicoprofielen van de 2e generatie migranten níet consistent meer op die van de Nederlanders lijken. Deze bevindingen bieden daarmee geen steun voor de veel gehoorde theorie dat migrantengroepen naar mate ze langer in Nederland verblijven een risicoprofiel krijgen dat meer op die van de Nederlanders gaat lijken.
Hoewel er grote verschillen zijn in sociaaleconomische status tussen de verschillende bevolkingsgroepen die hier zijn onderzocht, worden de verschillen in leefstijl- en risicofactoren tussen de bevolkingsgroepen hierdoor slechts gedeeltelijk verklaard (kader 1). Anders gezegd: een groot deel van het ongunstige cardiovasculaire profiel van migrantengroepen kent andere oorzaken dan hun lagere sociaaleconomische positie. Nader onderzoek moet uitwijzen wat die factoren zijn.
Opvallend is dat de verschillen tussen bevolkingsgroepen al op jonge leeftijd zichtbaar zijn. Dit kan wijzen op genetische oorzaken of processen die al op jonge leeftijd van invloed zijn op de vorming van leefstijl en risicofactoren. Daarnaast wijst dit er ook op dat artsen bij migrantengroepen al op jonge leeftijd van de patiënt alert moet zijn op de mogelijke aanwezigheid van risicofactoren. De richtlijnen voor opsporing van de risicofactoren dienen hiervoor mogelijk aangepast te worden. Zo wordt in de huidige NHG standaard voor opsporing van diabetes gesteld dat er bij klachten en een Hindoestaanse achtergrond al op een jongere leeftijd bloedglucosebepaling gedaan moet worden dan bij andere bevolkingsgroepen (>35 jaar in plaats van >45 jaar). Onze resultaten suggereren dat dit ook zou kunnen gelden voor Turkse, Marokkaanse, Creools en Ghanese migrantengroepen.
Eerdere onderzoeken uit de Verenigde Staten laten zien dat verschillen in risicofactoren mogelijk veroorzaakt zouden worden doordat migrantengroepen minder toegang tot de zorg zouden hebben. Dit wordt niet ondersteund door onze bevindingen in de Nederlandse context. Zo vinden wij bijvoorbeeld dat diabetes en hypertensie zelfs vaker worden behandeld bij mensen met een migrantenachtergrond dan mensen met een Nederlandse achtergrond. Echter, er zijn aanwijzingen dat de behandeling minder effectief is onder de migrantengroepen. Meer onderzoek is nodig om te begrijpen waardoor dit komt.
De gevonden verschillen tussen bevolkingsgroepen in het vóórkomen van de leefstijl- en risicofactoren zullen in de toekomst leiden tot verschillen in de incidentie van hart- en vaatziekten. De verschillen in de incidentie zullen worden onderzocht in longitudinaal vervolg van HELIUS. Verder onderzoek naar de oorzaken van de verschillen in leefstijl- en risicofactoren in de verschillende bevolkingsgroepen is noodzakelijk om gezondheidsverschillen, en daarmee de enorme ziektelast in bevolkingsgroepen met een migratieverleden, terug te kunnen dringen.
|
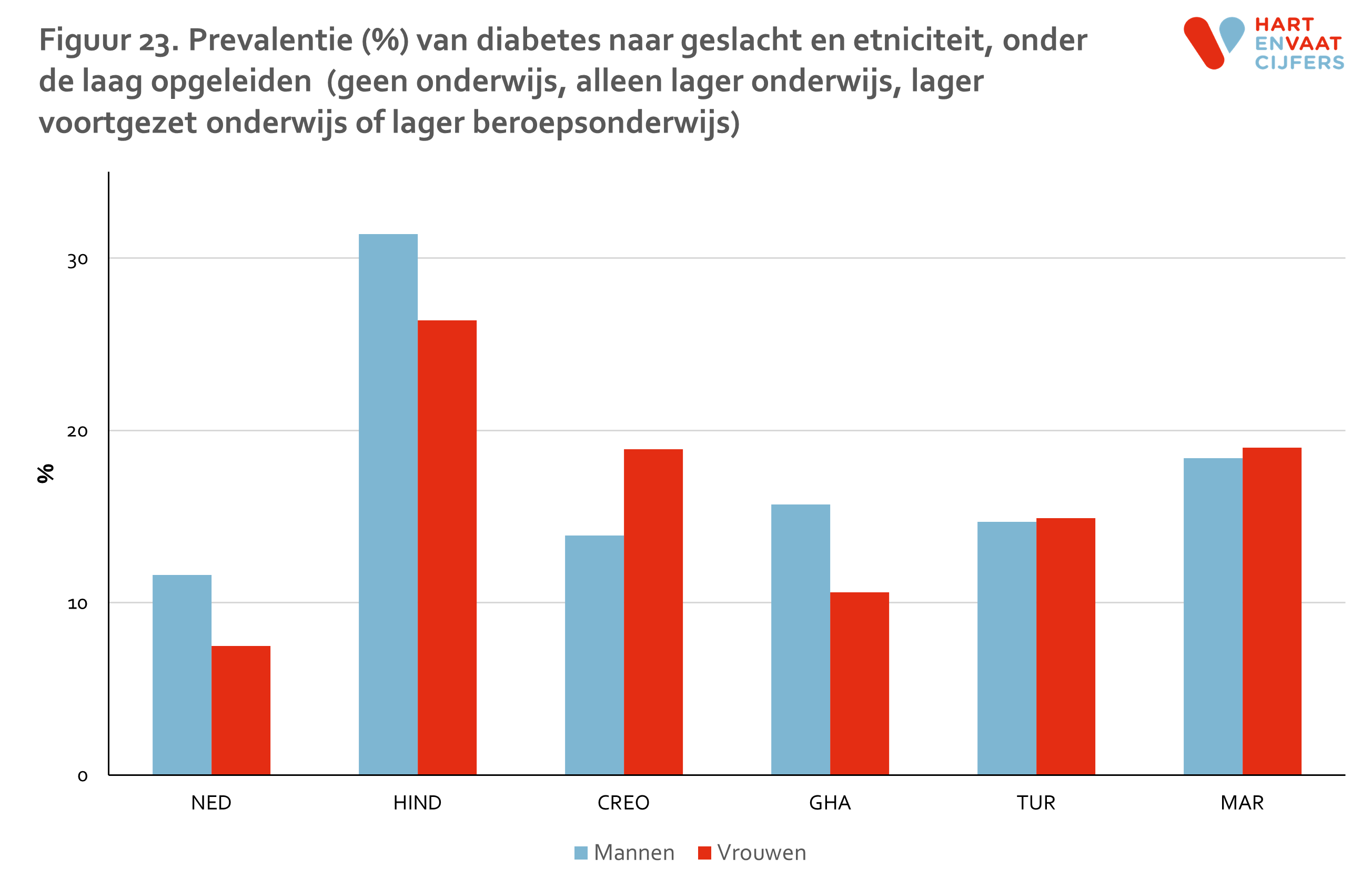
Kader 1 Is de slechtere gezondheid van migrantengroepen het gevolg van hun lagere sociaaleconomische status? Omdat migrantengroepen in het algemeen een lagere sociaaleconomische positie hebben, wordt in veel onderzoek naar gezondheidsverschillen tussen bevolkingsgroepen hiervoor gecorrigeerd. Wij doen dat bewust niet in dit hoofdstuk. De reden is dat wij sociaaleconomische status als een onderliggende oorzaak van de gezondheidsverschillen beschouwen. Om een goed beeld te krijgen van de gezondheidsverschillen, wat het doel is van dit hoofdstuk, moet er niet gecorrigeerd worden voor een onderliggende oorzaak. Op die manier zouden we de gezondheidsverschillen onderschatten. Er kunnen naast sociaaleconomische factoren nog vele andere oorzaken ten grondslag liggen aan de gezondheidsverschillen tussen bevolkingsgroepen, zoals genetica, cultuur, en discriminatie. 6 Voor deze factoren corrigeren we ook niet bij het presenteren van de cijfers. Hoewel het niet het doel van dit hoofdstuk was om naar onderliggende oorzaken van de gezondheidsverschillen tussen bevolkingsgroepen, hebben we in aanvullende analyses wel de rol van sociaaleconomische status in deze verschillen onderzocht. Hieruit blijkt dat een groot deel van het ongunstige cardiovasculaire profiel van migrantengroepen blijft als we met hun lagere sociaaleconomische status rekening houden. We kunnen dit ook op een andere manier zichtbaar maken: als we alleen mensen selecteren met eenzelfde, lagere sociaaleconomische status dan zien we nog steeds de verschillen in, bijvoorbeeld, de prevalentie van diabetes tussen bevolkingsgroepen (figuur 23). De slechtere cardiovasculaire gezondheidstoestand van etnische minderheidsgroepen is, met andere woorden, niet volledig te verklaren uit hun lagere sociaaleconomische status.
|
Bijlage lipiden
LDL is verhoogd indien de waarde boven de 2,5 mmol/l ligt of de deelnemer wordt behandeld.
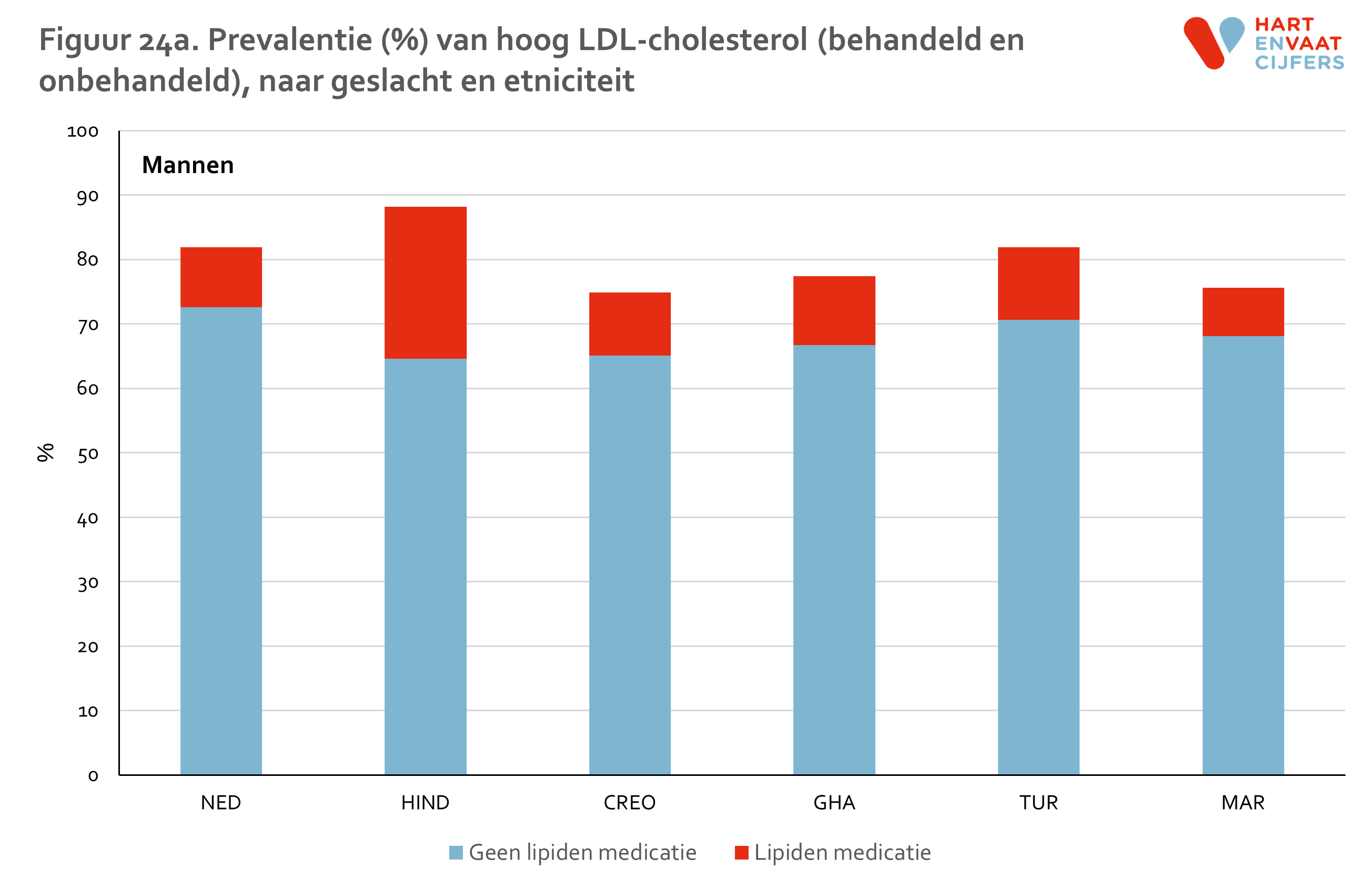
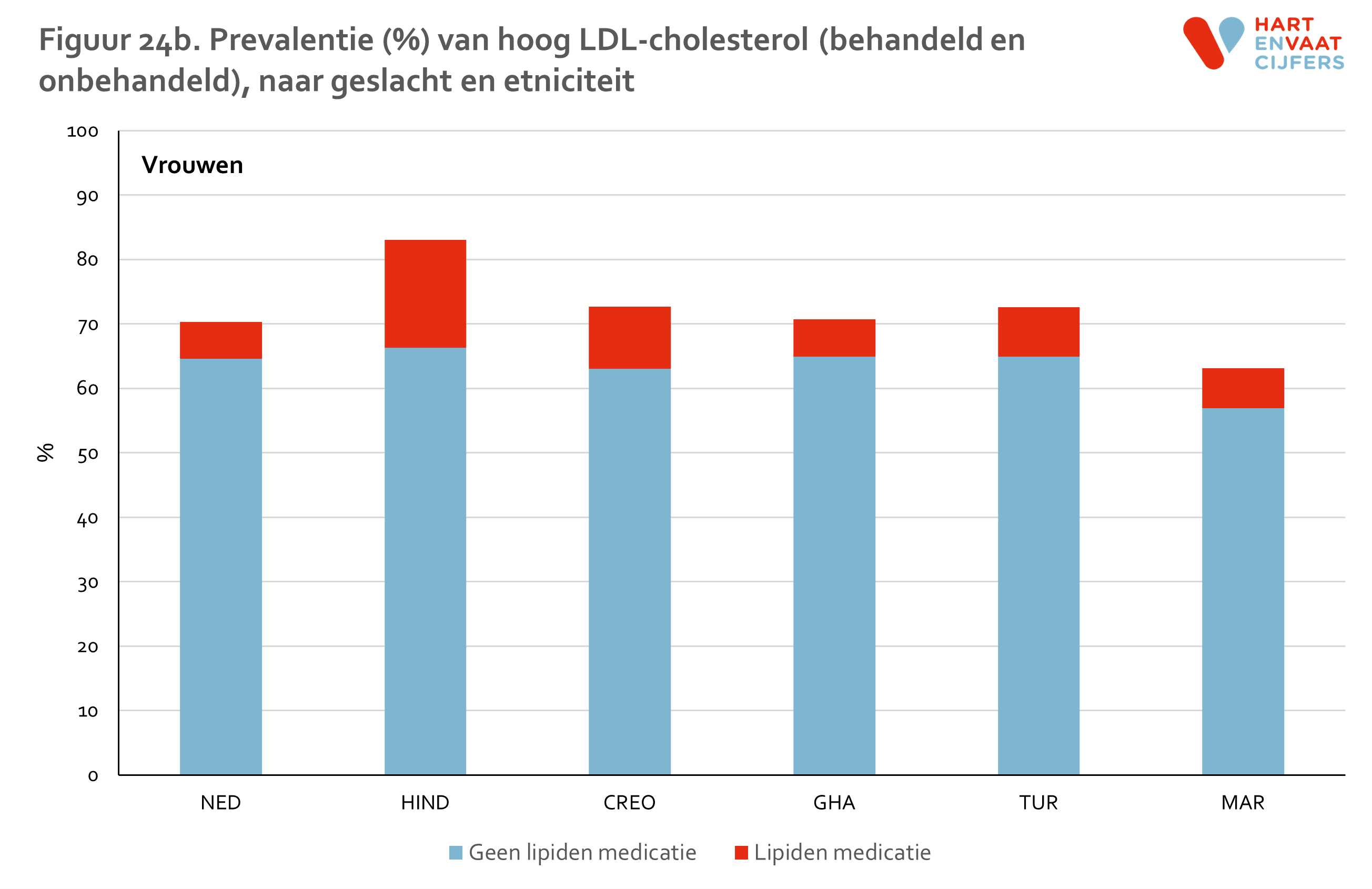
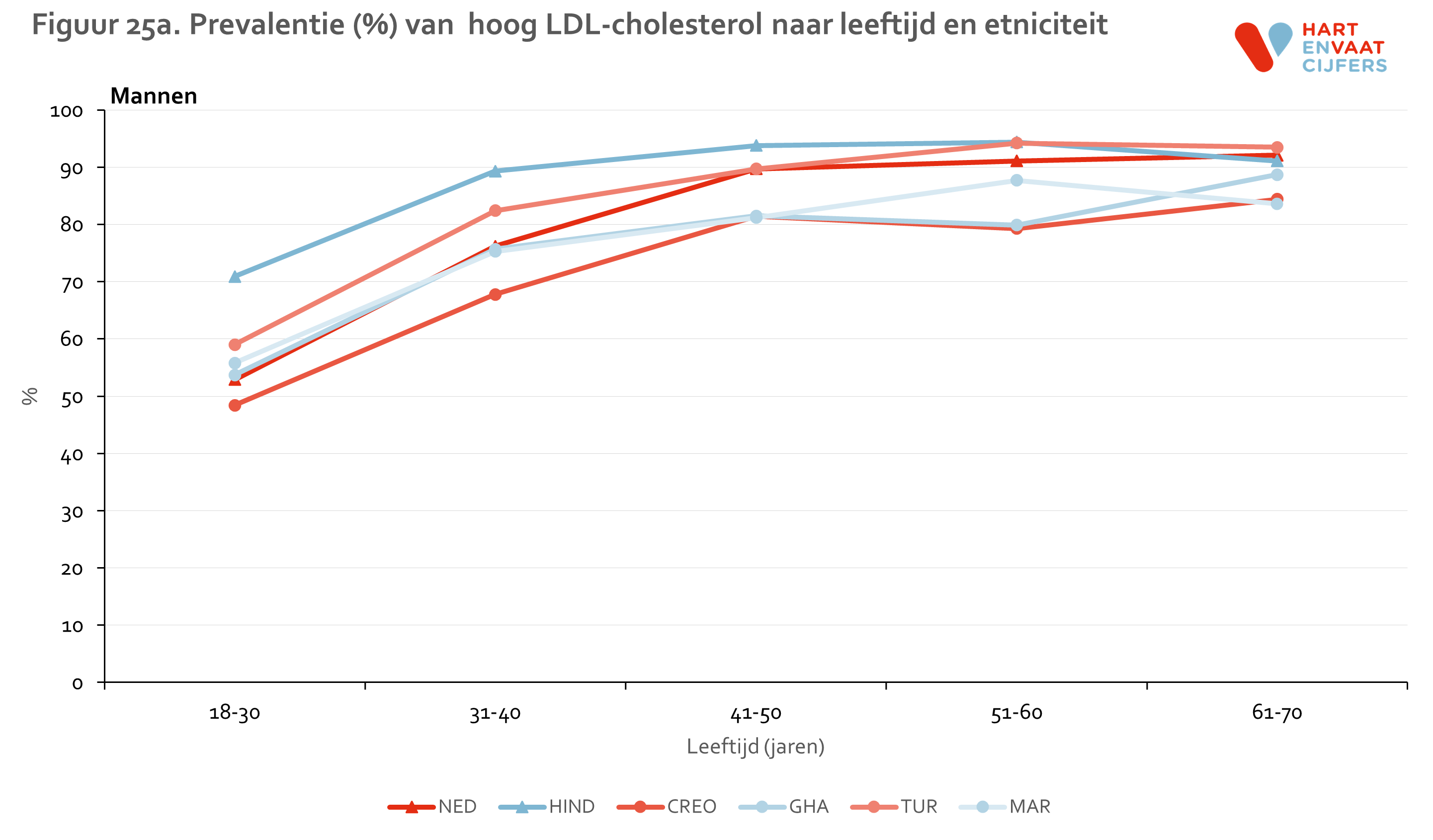
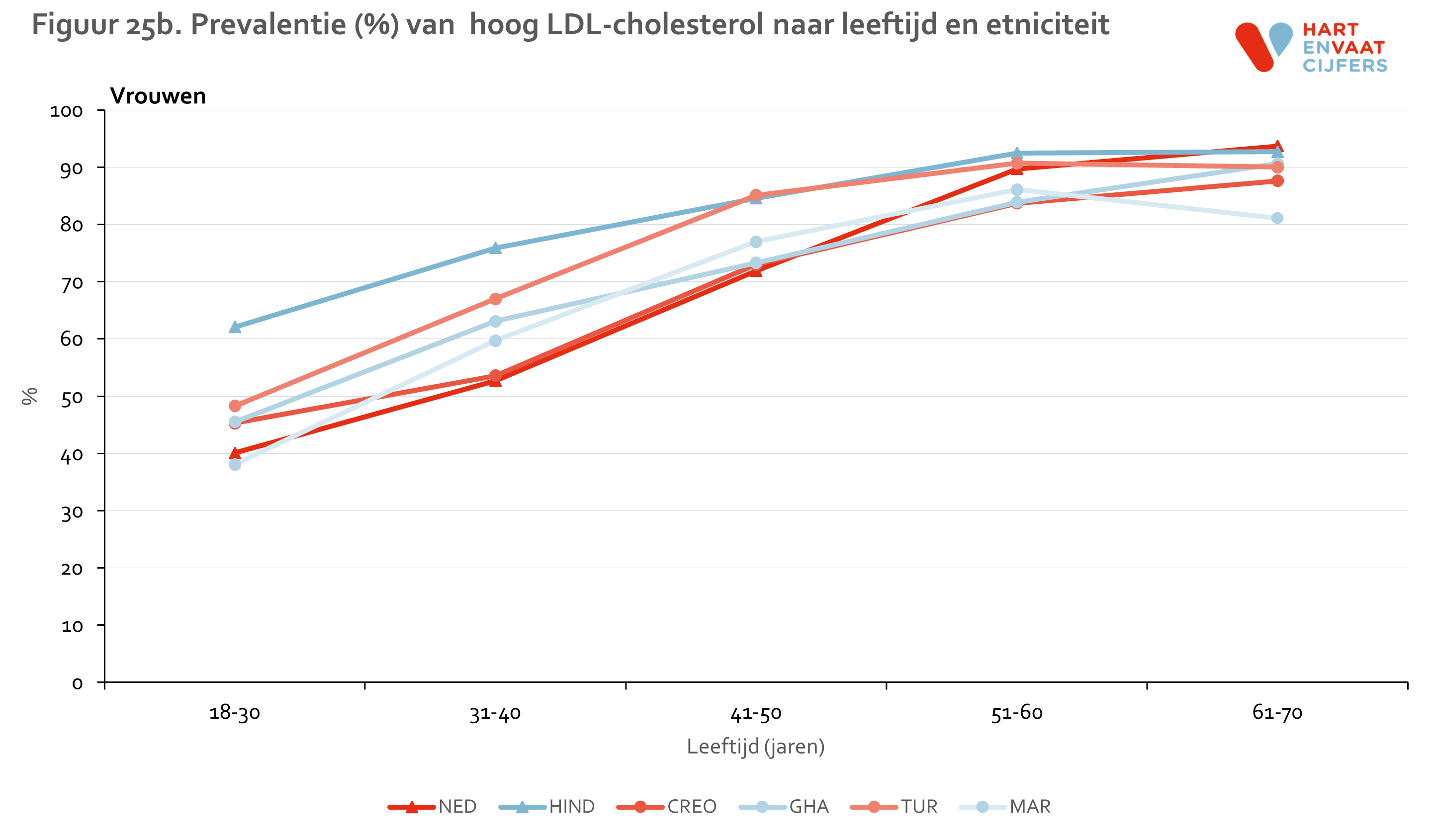
HDL is verlaagd indien de waarde onder de 1,0 mmol/l (mannen) of 1,2 mmol/l (vrouwen) ligt of de deelnemer wordt behandeld.
Triglyceriden zijn verhoogd indien de waarde boven de 1,7 mmol/l ligt of de deelnemer wordt behandeld.
Gebruikte literatuur
1. Ikram UZ, Kunst AE, Lamkaddem M, Stronks K. The disease burden across different ethnic groups in Amsterdam, the Netherlands, 2011-2030. Eur J Public Health 2014, 24:600-605.
2. Agyemang C, Bindraban N, Mairuhu G, Montfrans G, Koopmans R, Stronks K, Group SS. Prevalence, awareness, treatment, and control of hypertension among Black Surinamese, South Asian Surinamese and White Dutch in Amsterdam, The Netherlands. The SUNSET study. J Hypertens 2005;23:1971-1977.
3. Bindraban NR, van Valkengoed IG, Mairuhu G, Holleman F, Hoekstra JB, Michels BP, Koopmans RP, Stronks K. Prevalence of diabetes mellitus and the performance of a risk score among Hindustani Surinamese, African Surinamese and ethnic Dutch: a cross-sectional population-based study. BMC Public Health 2008;8:271.
4. Valkengoed van, I, Stronks K. Hart- en vaatziekten bij niet- Westerse allochtonen in Nederland. In: Vaartjes I, Peters RJG, van Dis SJ, Bots ML. Hart- en vaatziekten in Nederland 2007. Cijfers over leefstijl- en risicofactoren, ziekte en sterfte. Nederlandse Hartstichting. Den Haag, 2007.
5. Prognose allochtonen kerncijfers; herkomstgroepering, generatie, 2014-2060. CBS website http://statline.cbs.nl/statweb/publication/?vw=t&dm=slnl&pa=82681ned (bezocht 12 jun 2017).
6. Stronks K, Snijder MB, Peters RJ, Prins M, Schene AH, Zwinderman AH. Unravelling the impact of ethnicity on health in Europe: the HELIUS study. BMC Public Health 2013, 13:402.
7. Snijder MB, Galenkamp H, Prins M, Derks EM, Peters RJ, Zwinderman AH, Stronks K. Cohort Profile: the Healthy Life in an Urban Setting (HELIUS) study in Amsterdam, the Netherlands. submitted 2017.
8. Stronks K, Kulu-Glasgow I, Agyemang C. The utility of 'country of birth' for the classification of ethnic groups in health research: the Dutch experience. Ethn Health 2009;14:255-269.
9. World Health Organisation. Global Database on Body Mass Index. http://apps.who.int/bmi/index.jsp?introPage=intro_3.html (bezocht 12 juni 2017).
10. Grootveld LR, Van Valkengoed IG, Peters RJ, Ujcic-Voortman JK, Brewster LM, Stronks K, Snijder MB. The role of body weight, fat distribution and weight change in ethnic differences in the 9-year incidence of hypertension. J Hypertens 2014, 32:990-996; discussion 996-997.
11. Agyemang C, Kieft S, Snijder MB, Beune EJ, van den Born BJ, Brewster LM, Ujcic-Voortman JJ, Bindraban N, van Montfrans G, Peters RJ et al. Hypertension control in a large multi-ethnic cohort in Amsterdam, The Netherlands: the HELIUS study. Int J Cardiol 2015;183:180-189.
12. Snijder MB, Agyemang C, Peters RJ, Stronks K, Ujcic-Voortman JK, van Valkengoed IGM. Case finding and medical treatment of type 2 diabetes among different ethnic minority groups. The HELIUS study. J Diabetes Res 2017; 9896849.
13. Gazzola K, Snijder MB, Hovingh GK, Zuliani G, Stroes ES, Peters RJ, van den Born BJ. Ethnic differences in plasma lipid levels in a large multi-ethnic cohort: the HELIUS study. Submitted 2017.
14. Nicolaou M, Gademan MG, Snijder MB, Engelbert RH, Dijkshoorn H, Terwee CB, Stronks K. Validation of the SQUASH Physical Activity Questionnaire in a Multi-Ethnic Population: The HELIUS Study. PLoS One 2016;11:e0161066.
15. World Health Organization. Global Recommendations on Physical Activity for Health. 2010.
16. Chau JY, Grunseit AC, Chey T, Stamatakis E, Brown WJ, Matthews CE, Bauman AE, van der Ploeg HP. Daily sitting time and all-cause mortality: a meta-analysis. PLoS One 2013;8:e80000.
17. Beukers MH, Dekker LH, de Boer EJ, Perenboom CW, Meijboom S, Nicolaou M, de Vries JH, Brants HA. Development of the HELIUS food frequency questionnaires: ethnic-specific questionnaires to assess the diet of a multiethnic population in The Netherlands. Eur J Clin Nutr 2015;69:579-584.
18. Ikram UZ, Snijder MB, Derks EM, Peters RJ, Kunst AE, Stronks K. Parental smoking and adult offspring's smoking behaviours in ethnic minority groups: an intergenerational analysis in the HELIUS study. Nicotine & Tobacco Research 2017, in press.
19. Minneboo M, Lachman S, Snijder MB, Vehmeijer JT, Jorstad HT, Peters RJ. Risk factor control in secondary prevention of cardiovascular disease: results from the multi-ethnic HELIUS study. Neth Heart J 2017;25:250-257.
20. Visser MJ, Ikram UZ, Derks EM, Snijder MB, Kunst AE. Perceived ethnic discrimination in relation to smoking and alcohol consumption in ethnic minority groups in The Netherlands: the HELIUS study. Int J Public Health 2017.
21. Standard recommendations of the National Sleep Foundation (Sleep guidelines for adults. (2012).
22. Knutson KL. Sleep duration and cardiometabolic risk: a review of the epidemiologic evidence. Best Pract Res Clin Endocrinol Metab 2010;24:731-743.
23. Anujuo K, Stronks K, Snijder MB, Jean-Louis G, Ogedegbe G, Agyemang C. Ethnic differences in self-reported sleep duration in The Netherlands--the HELIUS study. Sleep Med 2014;15:1115-1121.

