Preoperatieve bloedarmoede of bloedtransfusie: wat veroorzaakt de slechtere uitkomsten na hartchirurgie?
Preoperatieve bloedarmoede komt voor bij één op de vijf hartchirurgische patiënten en verhoogt het overlijdensrisico, vooral doordat deze patiënten veel vaker een bloedtransfusie nodig hebben. Uit analyse van 71.053 Nederlandse patiënten blijkt dat 59% van het extra risico hierdoor wordt verklaard, oplopend tot 77% bij patiënten van 70 jaar en ouder. De resultaten onderstrepen het belang van behandeling van preoperatieve bloedarmoede en een restrictief transfusiebeleid, onderdeel van Patient Blood Management.
Elisabeth M. Groenewegen, Peter G. Noordzij, Eline Vlot, Saskia Houterman, Toni Klok, Alexander J. Spanjersberg, Maarten Ter Horst, Joost M. A. A. Van Der Maaten, Susanne Eberl, Remco R. Berendsen, R. Arthur Bouwman, Bastiaan M. Gerritse, Thierry V. Scohy, Johannes S. E. Haenen, Jan Hofland, Marieke F. Kingma, Jan Van Klarenbosch, Sander Bramer, Marcel P. J. De Korte, Nicobert E. Wietsma, Olaf L. Cremer, Lizbeth Burgos Ochoa, Thijs C. D. Rettig, on behalf of the NHR Cardiothoracic Surgery Registration Committee of the Netherlands Heart Registration
Inleiding
Pre-operatieve bloedarmoede is een bekende risicofactor voor sterfte na hartchirurgie. In welke mate dit risico wordt verklaard door complicaties gerelateerd aan bloedtransfusie blijft onzeker, met name bij verschillende leeftijdsgroepen.
Methode
In deze landelijke cohortstudie onder volwassen hartchirurgische patiënten zijn de gegevens uit de Nederlandse Hart Registratie gebruikt. Preoperatieve bloedarmoede werd vastgesteld volgens de WHO‑criteria, en daarnaast zijn alle tijdens de ziekenhuisopname toegediende bloedtransfusies geregistreerd. Het primaire eindpunt was sterfte binnen 120‑dagen. Met multivariabele logistische regressie zijn de verbanden tussen preoperatieve bloedarmoede, bloedtransfusie en sterfte binnen 120‑dagen geanalyseerd. Daarnaast is een mediatieanalyse uitgevoerd om te bepalen welk deel van het effect van preoperatieve bloedarmoede op postoperatieve sterfte via bloedtransfusie verloopt.
Resultaten
Van de 71.053 patiënten hadden 14.452 (20,3%) pre-operatieve bloedarmoede. Hiervan ontvingen 7.621 (52,7%) een rode bloedceltransfusie tijdens de ziekenhuisopname, vergeleken met 9.930 (17,5%) van de patiënten zonder bloedarmoede (p < 0,001). De geobserveerde sterfte binnen 120-dagen bedroeg respectievelijk 612 (4,2%) en 901 (1,6%). In de multivariabele regressieanalyse bleef pre-operatieve bloedarmoede onafhankelijk geassocieerd met postoperatieve mortaliteit (gecorrigeerde odds ratio: 1,66; 95% BI: 1,47–1,87), met een consistent effect over de verschillende leeftijdsgroepen. Mediatieanalyse toonde aan dat rode bloedceltransfusie verantwoordelijk was voor 58,9% (95% BI: 41,3–76,5%) van de associatie tussen pre-operatieve bloedarmoede en sterfte binnen 120-dagen. Het gemedieerde aandeel was groter bij patiënten ≥ 70 jaar (77,3%; 95%BI: 43,1–100%) in vergelijking met jongere patiënten (39,3%; 95%BI: 21,4–57,2%).
Discussie
Een aanzienlijk deel van de associatie tussen pre-operatieve bloedarmoede en mortaliteit na hartchirurgie wordt verklaard door bloedtransfusie tijdens de ziekenhuisopname. De rol van bloedtransfusie was meer uitgesproken bij oudere patiënten. Deze bevindingen benadrukken het belang van Patient-Blood-Managment: preoperatieve screening en behandeling van anemie, een restrictief transfusiebeleid en extra aandacht hiervoor bij oudere patiënten.
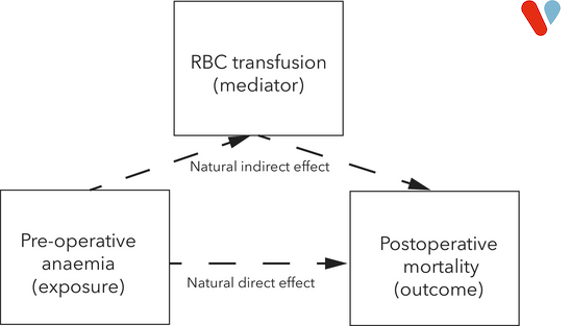
Figuur 1. Voorgestelde relatie tussen preoperatieve bloedarmoede, rode bloedceltransfusie en postoperatieve sterfte.

